肠癌
引言
大肠癌是香港第三常见的癌症。 2022年共有5,190宗新症,占本港癌症新症总数的14.7%。每十万人口中,即有70.6宗新增大肠癌个案。过去十年(2012-2022年),大肠癌发病率上升了13.7%。大肠癌以男性患者居多,2022年男女患者人数比例约为1.29比1。发病年龄中位数均为69岁,而 64.3% 的患者年龄在 65 岁或以上。
大肠癌在本港致命癌症中排第二位。 2022年,大肠癌导致2,270人死亡,占癌症死亡总数的15.4%。
什么是大肠癌?
大肠是消化系统的最后一环,分为结肠与直肠。一些大肠内壁细胞的异常生长,如息肉、溃疡或其他形态肿块等大部份为良性,惟小部份可能发展成恶性肿瘤,最终变成大肠癌。
高危因素

大肠癌的成因尚未清楚,但具以下风险因素者患上大肠癌的机会较大:
- 年龄超过50岁
- 有大肠癌家族病史
- 大肠癌可能是遗传性的,直系亲属(父母和兄弟姐妹)曾患大肠癌者风险比较高
- 如果其他家庭成员,如祖父母、叔侄舅舅等患有大肠癌,亲属60岁以下患癌风险比较高
- 家族成员患有慢性结肠炎、结肠或直肠息肉
- 常进食高脂肪、高胆固醇、低纤维的食物
- 红肉和加工肉
- 高能量、高脂肪的食物,如:
- 含糖饮料,包括苏打水和水果味饮料
- 全脂乳制品,例如全脂牛奶乳酪
- 高脂肪肉类,包括连皮炸鸡、鸭肉、汉堡
- 超重(体重指数超过25 )
- 酗酒
- 吸烟
- 缺乏运动
- 性别:男性比女性更容易患上肠癌,男女发病率为1.3:1
- 患有其他癌症病史,例如:
- 大肠癌
- 子宫癌
- 卵巢癌
- 前列腺癌
病征

大肠癌的常见症状包括:
- 粪便带血、呈黑色、带有黏液,或直肠出血
- 便秘或腹泻、大便形状变细
- 体重下降
- 腹痛(肚胀或腹绞痛)
- 腹部不适:频繁气痛、腹胀、易饱、腹部抽搐
- 感觉排便不清
- 缺铁性贫血:症状包括手脚发冷、疲劳、心跳加快、气促、苍白、头晕
- 经常疲倦
诊断
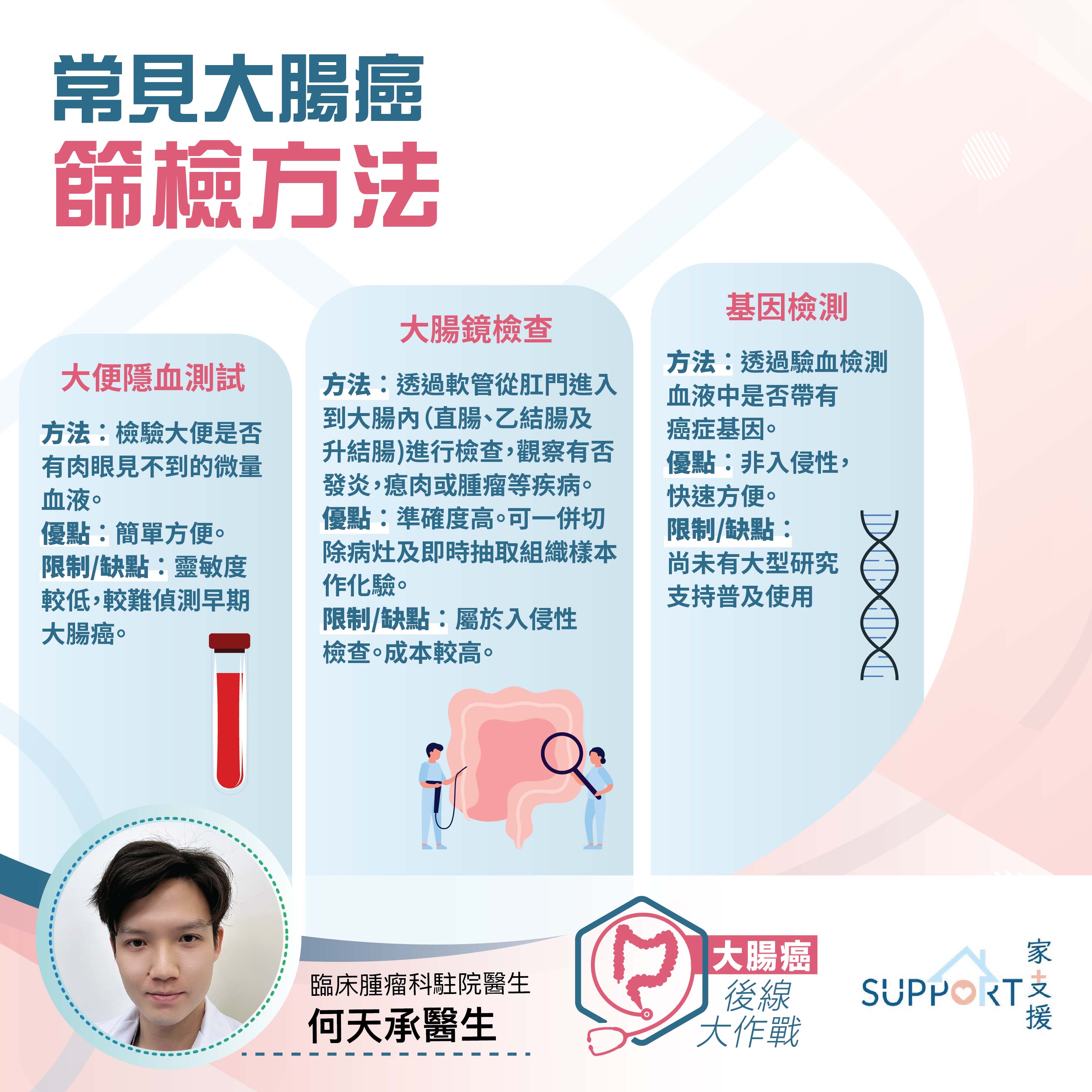
结肠镜检查和活检

- 目前,大肠镜检查是检查下消化道的最佳方法。医生将利用内窥镜检查整个大肠及小肠的末端部分,过程通常约10至45分钟。
- 大肠镜可检查整个大肠,乙状结肠镜则只检查结肠末处的直肠。
- 大肠镜检查不仅有助断症,还有助进行活检和切除瘜肉。
- 活检提取的样本会作病理分析,以辨别肿瘤良恶,并有助制定治疗方案。
- 风险和并发症
- 检查期间或导致腹痛和腹胀。
- 主要的并发症包括肠道穿孔、出血、心脏和肺炎或急性肠道阻塞。一般来说,发生严重并发症的风险少于1%。如果患者手术后腹痛或发现粪便带血,就应立即求医。
验血
- 血液细胞分析(Complete blood count,CBC)
- 大肠癌患者可能因长时间肠脏出血而导致贫血。
- 血液细胞分析用於检查患者是否贫血
- 肝功能测试
- 肝功能测试:检查肝脏的状况
- 癌指数--癌胚胎抗原(CEA)
- CEA是大肠癌的重要癌指数
- 然而,并非所有患者的CEA都会上升,只有约60%转移性大肠癌患者的CEA高于正常水平。
- CEA也可用於监测转移性大肠癌患者对抗癌药物(例如化疗)的治疗反应。
种类
- 腺癌(Adenocarcinoma)是大肠癌的主要类型
- 其他较不常见的类型包括:
- 神经内分泌肿瘤( Neuroendocrine tumor )
- 胃肠道基质肿瘤( Gastrointestinal Stromal Tumors,GIST )
- 小细胞癌(Small cell carcinoma)
- 淋巴瘤 (Lymphoma)
- 软组织肉瘤( Soft tissue sarcoma )
分期
- 第一期:癌细胞只见於大肠壁,并未扩散。
- 第二期:癌细胞扩散到大肠壁外的组织或黏附在邻近的器官,但未影响淋巴系统或远端器官。
- 第三期:癌细胞扩散到邻近的淋巴系统
- 第四期:癌细胞扩散到肝脏、肺部等远端器官

确认癌症分期的检查
磁力共振(Magnetic Resonance Imaging,MRI)
- 磁力共振使用磁场和无线电波显示身体的横截面图像。
- 内窥直肠磁力共振:
- 一项针对直肠癌患者的特定类型磁力共振。医生会在直肠内放置一个称为内窥肠线圈的探测器,过程持续30至45分钟,并可能引起不适。
- 能清楚观察肿瘤是否已蔓延到附近组织,故有助计划治疗方案,如是否选择手术、是否需要辅助性放射治疗等。
电脑扫描( Computed Tomography scan,CT scan)/正电子扫描(Positron Emission Tomography Computed Tomography,PET-CT Scan)
- 电脑扫描和正电子扫描详细显示身体的横截面图像。
- 用於检查大肠癌是否扩散至其他器官,如淋巴结、肺、肝脏等。
超声波扫描 (Ultrasound Scan)
- 利用高频率声波制作不同身体部位的图像,以供检查。
- 腹部超声波:利用放置在腹部皮肤上的超声波探头检查有否转移性的肿瘤,例如转移至肝脏、胆囊和胰脏等器官的肿瘤。然而,大肠或直肠内的肿瘤不能以超声波检查。
- 直肠内超声:使用特别的超声波探头进入直肠。它用於直肠癌分期,如检查肿瘤在直肠壁的深度及测量直肠肿瘤离肛门的距离。
肿瘤生物标记
- 微卫星不稳定(Microsatellite Instability,MSI)
- 错配修复机制 (Mismatch Repair,MMR)基因正常会纠正DNA在细胞分裂和复制过程中的错误。当MMR基因不能正常运作时,高度微卫星不稳定性(Microsatellite instability-high,MSI-H)就有可能发生。
- 检查癌细胞是否在有任何错配修复 (MMR) 的基因(MLH1、MSH2、MSH6 和 PMS2)中产生变化。另一个与MSH2相关的基因为上皮细胞黏附分子(Epithelial cell adhesion molecule,EPCAM),医生通常会把EPCAM和MMR基因合并检查。
- 测试原因:
- 确定患者是否患有林奇综合症( Lynch syndrome )。
- 林奇综合症( Lynch syndrome ),也称遗传性非瘜肉结直肠癌综合症(Hereditary nonpolyposis colorectal cancer,HNPCC),是最常见的遗传性大肠癌类型。林奇综合症患者更容易在年轻时( 50岁之前)患上大肠癌和其他癌症,包括子宫癌、胃癌、肝癌、肾癌、脑癌和某些类型的皮肤癌。
- 用于区别第二期患者,建议此类患者进行辅助性化疗。
- 用於第四期患者,以评估免疫疗法是否适用。
- 确定患者是否患有林奇综合症( Lynch syndrome )。
- 基因测试
- 如果癌症已经扩散(转移)至其他器官,医生将检查特定的癌细胞生物标记,然后制定治疗计划。
- 生物标记测试包括:KRAS、NRAS、BRAF
- 例如,若患者的大肠癌具KRAS基因突变,某些标靶药物并不适用,如Cetuximab(西妥昔单抗)和Panitumumab(帕尼单抗)。
- 部分没有KRAS、NRAS或BRAF基因突变的大肠癌患者会进一步检查有否HER2或NTRK基因突变。
治疗
- 治疗方案和建议取决于几个因素,包括:
- 大肠癌的类型、分期和位置
- 患者的整体健康状况及是否患有其他疾病
- 患者的个人意愿
- 患者的治疗计划通常由多个专科组成的医生团队合作制定,包括外科医生,肿瘤科医师,放射科医生和病理科医生。医生会检查病人的健康状况、癌症类型、疾病分期及影像结果以制定治疗方案。
非转移性肠癌的治疗
第一至第三期大肠癌治疗目标为根治性治疗,即通过手术以及辅助性治疗清除体内所有的癌细胞。
手术治疗
手术是大肠癌最常见的治疗方法,且是彻底清除癌细胞的唯一途径。手术过程中,医生将切除肿瘤和其周边组织。
- 腹腔手术:患者才接受全身麻醉,然后医生会在腹壁上造一个切口,直接目测并切除肿瘤。
- 腹腔镜/机器人手术:患者接受全身麻醉,然后医生会造数个小切口,把腹腔镜放入腹部。这些切口较细,故康复时间较常规手术短。

图:腹腔镜手术
- 结肠造口术:粪便可通过造口,即连接到腹部表面的手术开口排出体外。结肠造口术可以愈合,也可以是永久的。神经括约肌因癌细胞的入侵而必须切除时,造口可以连接粪袋收集粪便。

图:结肠造口
- 手术后的副作用:患者一般会感到疼痛和肿胀,尤其在手术切口附近。患者也可能会出现腹泻或便秘等症状。严重但不常见的副作用有细菌感染和大肠伤口破裂。
手术前后的辅助性治疗
放射治疗(电疗)
- 放射治疗利用高能量X光射线摧毁癌细胞,通常用於治疗非转移性直肠癌。医生会安排患者在手术前接受放射治疗,以彻底摒除肿瘤、控制病情和/或维持身体状况。疗程为期5天,若结合化疗则长达25-30天。
- 可同时使用化疗和放射治疗作术前或术后的辅辅助性治疗。若直肠癌已经蔓延到肌肉壁或周围的淋巴结,一般需要25-30天的疗程治疗。研究指出,手术前进行电疗能达至更好的效果并减少副作用。
- 放射治疗的副作用:常见的急性副作用包括疲劳、皮肤敏感和腹泻。不常见的长期副作用有肠脏梗阻和出血。针对盆腔的放射治疗也可能影响性功能和导致不孕。

图:利用电脑扫描作直肠癌电疗设计
化疗
- 化疗药物以不同的药物机制破坏癌细胞,使用方法可分为静脉注射、口服片剂或口服胶囊。患者可以一次使用一种药物或在周期内使用数种药物。直肠癌患者可以同时接受化疗和放射治疗,以有效控制疾病和提升手术成功率。
- 辅助性化疗指手术后的化疗疗程。研究证明,辅助性化疗能有效控制第三期大肠癌,但对第二期肠癌的成效仍有待数据支持。一般情况下,第二期肠癌患者可接受单一化疗5-fluorouracil(简称5-FU)(5–氟尿嘧啶)或Capecitabine(卡培他滨),第三期肠癌患者则可考虑使用组合性化疗。
- 第二期肠癌如果复发风险较高(例如:属于T4类型、肿瘤穿破、已切除少于12颗淋巴核),可考虑使用辅助性组合化疗。辅助性化疗通常持续6个月,但最新数据显示,3个月的治对于复发风险较低的第三期病人(例如:N1类型)其副作用较小,但疗效相同。
- 手术前后的辅助性化疗包括:
- 5-FU
- Capecitabine
- Oxaliplatin(奥沙利铂)
- 组合方案包括:
- Xelox / Capox:Capecitabine和Oxaliplatin
- FOLFOX:5-FU 和Oxaliplatin
- 改良的FOLFIRINOX: 5-FU、Oxaliplatin 和 Irinotecan(伊立替康) 晚期的病人,例如:T3/4或N2/3类型,可考虑采用5-FU、Oxaliplatin 和 Irinotecan作新辅助性组合化疗。
- 化疗的副作用包括疲劳、恶心、呕吐、腹泻、口腔溃疡、神经病变、脱发、手掌和脚底的皮肤敏感及感染风险提升。
转移性肠癌的治疗
转移性疾病指癌细胞已经从肠道扩散至较远部位,以肝脏最为常见。根据如今的癌症分期系统,它可定义为第四期癌症。转移性与非转移性疾病的治疗方式截然不同,治疗目的主要是舒缓患者的痛楚和不适。除了系统性治疗,手术和放射治疗亦可舒缓癌症引起的局部症状,例如疼痛、流血和阻塞。虽然转移性癌症不能被完全根治,但治疗仍能长时间控制病情,延长大部份患者的寿命。
近年来,若患者体内癌细胞没有大量转移至肝脏或肺部,医生更可以采用根治性治疗,例如进行切除手术。但如果已转移的癌细胞所占的范围太大或太多而未能用手术移除,可考虑采用术前化疗缩小肿瘤以助移除肿瘤。手术后也可以再次使用化疗作辅助性治疗。另外,一些未能用手术移除的癌细胞亦可采取放射治疗、消融术或栓塞法。

化疗
- 化疗为大肠癌主要的舒缓性治疗。患者需於周期内使用化疗药物,医生亦会同时密切监察患者的治疗反应和药物的副作用。
- 扩散后的化疗选项
- 5-fluorouracil (5-FU)
- Capecitabine
- Oxaliplatin
- Irinotecan
- Trifluridine(三氟尿苷) and Tipiracil(替吡嘧啶)
- 组合化疗方案
- XELOX / CAPOX:Capecitabine and Oxaliplatin
- FOLFOX:5-FU and Oxaliplatin
- XELIRI / CAPIRI:Capecitabine and Irinotecan
- FOLFIRI:5-FU and Irinotecan
联合标靶治疗作第一治疗
标靶治疗是针对癌细胞生长和生存特定的生物标记。由于标靶治疗能准确针对癌细胞,对健康细胞的影响较小,故其副作用通常比化疗少。标靶治疗可单独或组合使用、或与化疗结合使用。然而,并非所有的病人都适合接受标靶治疗。开始标靶治疗前,患者可能需要接受生物标记测试。
- 表皮生长因子(Epidermal growth factor receptor,EGFR)抑制剂:以EGFR讯息传递为目标,从而减慢或阻止癌细胞生长。此疗法只适用于癌细胞内没有KRAS、NRAS和BRAF基因突变的患者。常见的副作用包括痤疮皮疹、腹泻和电解质失衡。
- 表皮生长因子抑制剂,如Cetuximab(西妥昔单抗),Panitumumab(帕木单抗):经静脉注输,可单一或与化疗一同使用,作维持性治疗。
- 抗血管增生因子疗法:旨在抑制新血管的形成,使癌细胞未能获取生长所需的营养而死亡。
- 例如: Bevacizumab(贝伐珠单抗)、Aflibercept(阿柏西普)、Ramucirumab(雷莫芦单抗),经静脉注输,与化疗一同使用
- 患者若患有心脏病,或最近曾接受手术,便可能不适合接受此疗法。常见的副作用包括轻微流血、高血压和蛋白质经尿液流失。罕见的严重副作用包括肠脏穿孔、血栓和伤口不能愈合。
标靶治疗
如果病情在一线治疗后出现恶化,患者往后接受的治疗取决于之前曾接受的系统性治疗以及肿瘤是否有任何的特定生物标记。针对特定生物标记的治疗方案如图所示:
| 生物标记 | 治疗方案 | 使用方法 | 副作用 |
| BRAF V600E 突变 |
Encorafenib(康奈非尼)+ Cetuximab(西妥昔单抗) |
|
皮肤增厚,腹泻,皮疹,食欲下降,腹痛,关节痛,疲倦和恶心 |
| KRAS G12C 突变 |
|
Sotorasib/ Adagrasib: 口服 | 恶心,呕吐,腹泻,股肉痛,关节痛,疲倦,食欲下降以及肝、肾功能改变 |
| HER2 扩增 |
|
|
|
| NTRK 基因融合 |
|
口服 |
|
| RET 基因融合 | Selprecatinib(塞尔帕替尼) | 口服 |
|
如果病情持续恶化,治疗方案包括:
- Fruquintinib(呋喹替尼)
- 服法:口服
- 每周期:每天 5mg,为期21 天,共28个周期
- 副作用:高血压,蛋白尿,容易出血,肝功能失衡,手足综合症
- Trifluridine 及 Tipiracil(朗斯弗膜衣锭)
- 服法:口服
- 每周期:28天为一周期,周期的第1天至第5天,及第8天至第12天服药,每天两次
- 可以与Bevacizumab同服,增加效力
- 副作用:血球指数下降,腹泻,疲倦,食欲下降,恶心和腹痛
- Regorafenib(瑞戈菲尼)
- 服法:口服
- 每周期:一周期为28天,周期的首21服药,每天一次
免疫疗法
- 研究显示,免疫疗法特别适用于MSI-H/或MMR或POLE/POLD1基因出现突变的肿瘤患者。
- 例如:Pembrolizumab(匹博利组单抗),Nivolumab(尼伏人单抗)+Ipilimumab(伊匹木单抗)、Dostarlimab(多塔利单抗):经静脉注射

其他治疗方式
对于某些轻微癌症转移且适合局部治疗的患者,可望有根治的机会。患者可以采用以下特定的技术:
- 射频消融术(Radiofrequency ablation,RFA): 在电脑扫描或超声波指引下,使用治疗探针(probe)以高能量射频波烧热肿瘤,取代手术切除,消灭已扩散至肝脏的癌细胞。
- 可能会出现的副作用包括:腹痛、肝脏感染、发烧、胸腔或腹腔出血和肝脏功能失常
- 栓塞法:用于范围较大以致消融术不适用的肝转移。施行栓塞程序时,一些物质会被直接注入肝脏动脉,从而阻断或减少肝脏癌细胞的血液及营养供应,减少对正常细胞的影响。
- 栓塞法不适用于因疾病而肝脏受损的患者,例如肝炎或肝硬化。可能会出现的副作用包括:腹痛、肝脏感染、发烧、胆囊发炎、肝脏主要血管出现血块和肝脏功能失常。
- 栓塞法的例子包括:
- 经肝动脉栓塞法 (Trans-arterial embolisation ,TAE)
- 经肝动脉化疗栓塞法 (Trans-arterial chemoembolisation ,TACE)
- 经肝动脉放射栓塞法(钇-90微球)
- 立体定位放射治疗:一种具细致固定或呼吸控制方法的放射治疗技术。可将高剂量而精确的辐射送到小区域,同时尽量不影响正常组织。 它通常用于骨、肝、肺和脑的癌症。
- 高温腹腔化疗(Hyperthermic intraperitoneal chemotherapy,HIPEC):一种在手术过程中将化疗药物直接输送到腹膜腔的技术。加热化疗的目的是增强其对癌细胞的杀伤力。此程序在手术切除腹部所有可见肿瘤后最为有效。高温腹腔化疗仅适用于扩散至腹膜的大肠癌, 关于其功效的数据仍存争议,所以它只用于某些专科癌症中心。
预防

预防肠癌的有效方法包括:
- 日常饮食中多摄取膳食纤维
- 可促进排便、减少便秘
- 防止毒素和致癌物质过度积聚
- 多进食水果和蔬菜
- 蔬果含丰富维生素和抗氧化剂,有助修复及预防细胞损伤。蔬果亦含有大量纤维。
- 减少食用红肉和加工肉
- 烹调食物时少用油
- 更健康的煮食方法为蒸、煮、烤
- 减少进食油炸和高盐食物
- 多做运动以保持健康体重
- 戒烟
- 减少喝酒,甚至戒酒
- 参加大肠癌筛查计划。详情可参考
https://www.colonscreen.gov.hk/mobile/tc/index.html
电子书
參考
医院管理局香港癌症资料统计中心:20202022年大肠癌统计数字
感谢邓颂桦先生,香港大学李嘉诚医学院医科生郑浩辉先生( M23 )及香港大学临床肿瘤科林嘉安医生撰写及审阅本页内容。
最后更新日期:2025年1月2日




