乳癌
引言
乳癌自 1994 年起已成为香港女性癌症患者中最常见的癌症。
- 本港女性乳癌确诊个案不断上升,由 1993 年的 1,152 宗增至 2022 年 5,182 宗,升幅达四倍,平均每天有大约 14 位女性确诊乳癌。
- 乳癌在香港的确诊年龄中位数为 58 岁,而美国与澳洲则分别为 62 与 61 岁;可见香港乳癌患者的年龄普遍比其他国家低。
- 每 14 名女性,便有 1 人有机会在其一生中患上乳癌。 2022 年,48%的 乳癌个案都发生与 40-59 岁女性。年龄愈大,患上乳癌的风险则愈高。
乳癌是什么?
当细胞以不受控制的速度分裂和复制,并破坏人体健康组织便会形成肿瘤或癌症。癌细胞会损害乳房的健康组织及扩散至淋巴结,并且有机会扩散到其他器官如肺部、骨骼和脑。器官受癌细胞严重影响的话,可能会出现衰竭,甚至无法正常运作。早期发现乳癌并积极治疗可助痊愈、延长寿命。
風險因素
乳癌的风险因素包括:
- 性别:乳癌患者主要是女性,但男性亦有机会患上乳癌
- 年龄:患上乳癌的机率随年龄增长
- 遗传:母亲、姊妹及直系亲属曾患乳癌者发病机会较大。研究数据显示约5-10%的乳癌个案可能与遗传有关
- 经期:12岁以前初经及55岁以后停经
- 饮食:长期进食高脂肪食物
- 生活:吸烟、嗜酒、缺乏运动
- 生育:从没有生育或在三十五岁以后首次生育
- 药物:长期服用避孕药或接受贺尔蒙补充疗法5年以上
- 个人肿瘤病历:曾罹患某些种类的癌症,如霍杰金氏淋巴瘤、肺腺癌、肠癌,或儿童时期曾经患癌
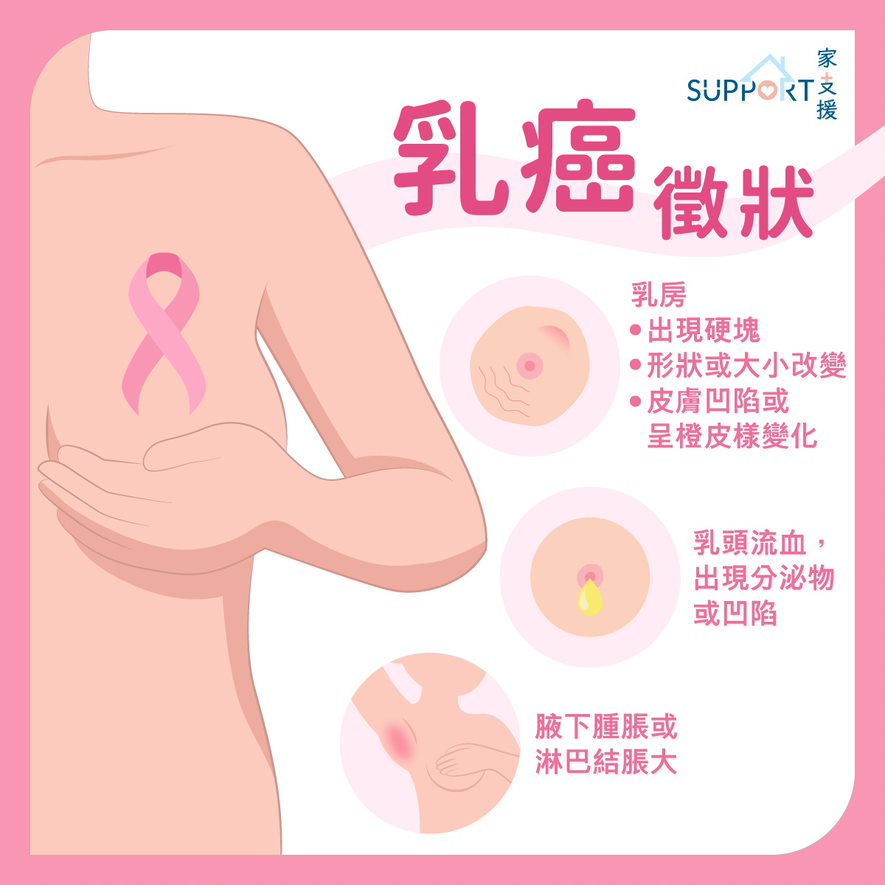
病征
- 乳房
- 出现任何体积的硬块
- 形状或大小有所改变
- 皮肤出现点状凹陷
- 皮肤出现静脉扩张或橙皮纹
- 乳头
- 自动流出分泌物-出血
- 凹陷
- 腋下
- 肿胀或淋巴结胀大
诊断
检查三步曲:
- 乳房X光造影检査(Mammogram)
利用 X 光造影检查乳房内的肿瘤大小和位置,能在早期乳房硬块未被察 觉前验出肿瘤。检查期间,乳房会放在仪器上,并以两块金属夹板上下挤压组织约 10 至 15 秒。影像可显示乳房的结构、乳腺组织、钙化点、乳房水囊(常见于经期期间)、硬块及其他的病变。 - 超声波扫描 (Ultrasound Scan)
超声波扫描利用声波来描绘出乳房的电子影像,可以检查乳房肿瘤及腋下淋巴结。如果在乳房 X 光造影检查中发现异常,也可利用超声波扫描分辨肿块是固体或液体囊肿。 - 活组织检验
诊断乳癌需要进行活组织检验,过程中医生会在可疑病变的位置抽取一小块乳房组织作检验,然后用显微镜察看是否存在癌细胞。抽取组织的位置可能会有疼痛及出血的情况,但伤口会在数天内愈合。
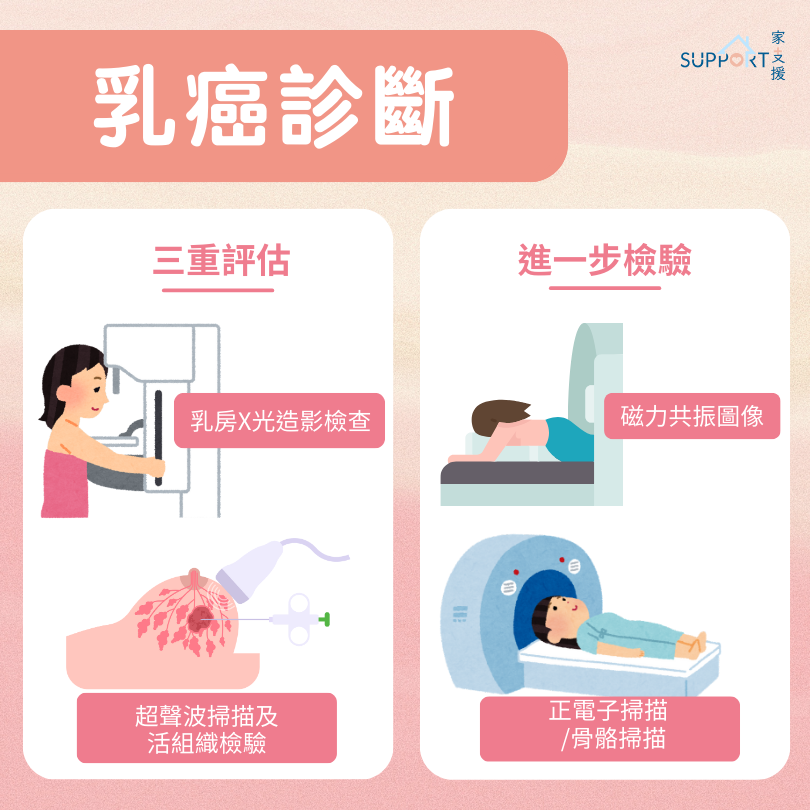
进一步检验
若化验结果显示确诊乳癌,医生会作进一步检验,确定肿瘤是否有扩散。
检查包括:
- 肝脏超声波扫描(Liver Ultrasound Scan)
检查癌症是否扩散到肝脏 - 骨骼扫描(Bone Scan)
检查癌症是否扩散到骨骼 - 磁力共振图像(MRI)
磁力共振能检查其他乳房组织有否受影响(多灶性乳癌) - 计算机扫描/ 正电子扫描
确认癌细胞是否有扩散迹象,如肝脏、脑、骨骼、肺等
种类
最常见的类型包括:
- 原位乳管癌/原位癌(Ductal Carcinoma-in-situ (DCIS))
- 约占所有乳癌的 20%
- 原位癌是指部分乳房管道内壁的细胞开始转化为癌细胞,并未扩散至周围的乳房组织
- 虽然原位癌未成为恶性癌症,但仍需妥善处理,以防发展成乳癌
- 侵入性乳管癌 (Invasive Ductal Carcinoma,IDC)
- 属最常见的乳癌,约占侵袭性乳癌的 80%
- 原发于乳管,并穿透管壁入侵乳房脂肪组织
- 侵入性乳管癌可透过乳房 X 光造影诊断,如没有及时治疗,癌细胞可沿淋巴系统和血管扩散到其他部位
- 侵入性乳叶癌(Invasive Lobular Carcinoma (ILC))
- 约占所有乳癌的10%
- 原发于乳腺小叶,需及时治理以防扩散
- 由于侵入性乳叶癌较难以乳房 X 光造影诊断,或需辅以磁力共振造影(MRI)来察看乳房其他部位有否病变
- 炎性乳腺癌 (Inflammatory Breast Cancer (IBC))
- 约占所有乳癌的1% - 3%
- 指癌细胞入侵皮肤并堵塞淋巴系统,令乳房出现红肿和胀痛等症状,且容易受感染
- 柏哲氏病(Paget’s Disease)
- 一种极为罕见的乳癌,只占所有乳癌的 1%
- 柏哲氏病会令乳头和乳晕出现红色鳞片状的皮疹,并可能出现发痒、疼痛或灼热
- 柏哲氏病可能表示乳头后面组织已存有乳癌;柏哲氏病患者也可能没有患上乳癌,但情况并不常见
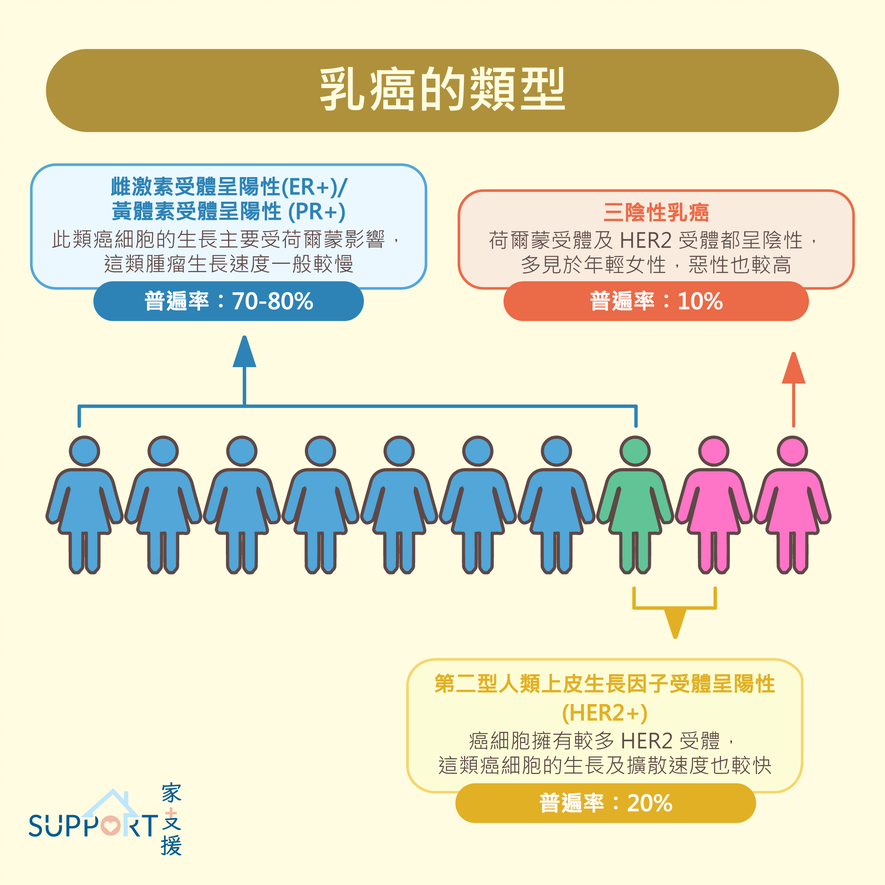
乳癌受体的区分
- 荷尔蒙受体阳性乳癌(Hormone receptor,HR+乳癌)(~70-80%)
- 雌激素受体(Estrogen receptor,ER)阳性或 / 及黄体素受体 (progesterone receptors,PR)阳性
- 人类表皮生长因子受体(Human epidermal growth factor receptor 2,HER2) 阳性乳癌(HER2+乳癌)(~20%)
- HER2位于正常乳腺细胞的表面,是种促进癌细胞生长的蛋白质。当乳腺癌中的HER2蛋白达到高水平,便会被称「HER2阳性乳腺癌」(HER2+)。 HER2受体会刺激癌细胞,导致它们分裂和生长
- HER2+乳腺癌一般较为危险。研究发现,HER2+乳腺癌患者的存活率较 HER2-(HER2 阴性)患者低
- 除手术和化疗外,医生通常会处方抗 HER2 的标靶治疗以降低复发风险
- 三阴性乳癌(Triple-negative breast cancer,TNBC)(~10%)
- 雌激素受体 (ER)、黄体素受体(PR)和 HER2 蛋白受体均为阴性
- 罕见但最致命的乳癌类型,入侵性极强
- TNBC更常见于年轻人,与其他类型的乳癌相较下,扩散和复发机会较大
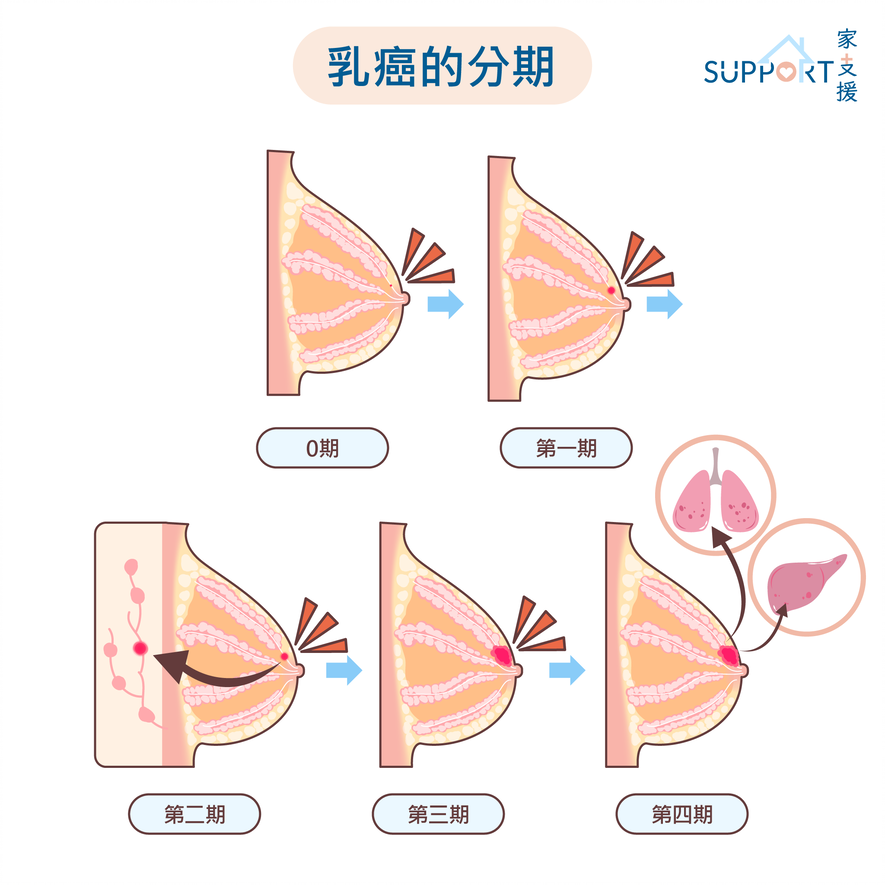
分期
- 零期:
- 癌细胞仍在乳腺管基底层内,并未扩散到周围的乳房组织。也被称为非侵入性或原位癌( Tis、N0、M0 )。
- 第一期
- 第一期A:肿瘤细小,有侵袭性,但未扩散到淋巴结。
- 第一期B:癌症已经扩散到淋巴结。淋巴结中的肿瘤大于0.2毫米且小于2角米、并没有证据显示乳房内有肿瘤,或肿瘤小于20角米。
- 第二期
- 第二期A,以下任何一个情况:
- 没有证据显示乳房内有肿瘤,但癌症已扩散到一至三颗腋下淋巴结内,且癌细胞并未扩散到身体更远处。(T0、N1、M0)。
- 肿瘤大小为20角米或更小,但已扩散到一至三颗腋下淋巴结内( T1、N1、M0 )。
- 肿瘤大于二十毫米且小于五十毫米,并且没有扩散至腋下淋巴结( T2、N0、M0 )。
- 第二期B,以下任何一个情况:
- 肿瘤大于二十毫米且小于五十毫米,并已扩散到一至三颗腋下淋巴结内。
- 肿瘤大于五十毫米,但没有扩散至腋下淋巴结。
- 第二期A,以下任何一个情况:
- 第三期
- 第三期A:任何大小的肿瘤,并已扩散到四至九颗腋下淋巴结或内乳淋巴结内,但没有扩散到其他部位( T0、T1、T2或T3;N2;M0 )。IIIA期亦可指大于五十毫米,并已经扩散到一至三颗腋下淋巴结的肿瘤。
- 第三期B:肿瘤已扩散到胸壁、引起乳房肿胀或溃疡,或被诊断为炎性乳腺癌。肿瘤也可能扩散至多达九颗腋下或内乳淋巴结内,但并没有扩散到其他部位。
- 第三期C:任何大小的肿瘤,并已扩散至十颗或以上的腋下淋巴结、内乳淋巴结和/或锁骨下的淋巴结内,但没有扩散到其他部位。
- 第四期(转移性)
- 任何大小、并已扩散到其他器官的肿瘤,例如骨骼、肺部、脑、肝脏、远处淋巴结(任何T、任何N、M1 )。
治疗
外科医生、肿瘤科医生、放射科医生和病理学家等不同团队的医生将结合其专科知识,共同为患者制定治疗计划 。
肿瘤的类型和期数会影响治疗计划——例如某些肿瘤较小但生长迅速,也有些肿瘤较大但生长缓慢的个案。治疗方案需按病人个别情况而定,取决于以下几个因素:
- 肿瘤的类型,包括荷尔蒙素受体状态(ER、PR)、HER2状态和淋巴结转移状况
- 肿瘤分期
- 基因标记,如 Oncotype DX™ 或 MammaPrint™ (如果合适)
- 患者年龄、一般健康状况、是否已到更年期和其个人意愿
- 是否出现遗传性乳癌基因突变,例如 BRCA1或BRCA2
治疗早期乳癌
手术
手术主要分为两种:
1. 局部乳房肿瘤切除术
- 外科医生会将切除病人乳房的肿瘤及周边组织,并于术后辅以放射治疗。这类手术适用于体积较小的肿瘤及乳房外围的硬块,且对乳房外观影响较小
2. 乳房切除术(全乳切除)
- 如乳房肿瘤较大,或癌细胞分散在乳房各处,便需切除整个乳房
- 接受全如切除的患者可考虑乳房重建手术。重建手术一般会用腹部脂肪或背部肌肉用来恢复乳房的轮廓和形状,建议在手术前先咨询整形外科医生或专科护士意见
以上两种手术均需抽取或切除病变一侧乳房的腋下淋巴结,作进一步化验。合适的患者如在临床上发现淋巴结被入侵,可先接受腋下前哨淋巴腺活组织检查,如未发现癌细胞,则无需接受腋下淋巴切除术,从而减低术后手臂淋巴水肿的风险
其他治疗方式
放射治疗
- 乳癌患者接受局部乳房肿瘤切除术后需接受放射治疗,放射治疗适用于所有侵入性乳癌及大部分原位癌患者
- 接受乳房切除手术后,若果患者的病情较复杂,例如肿瘤体积较大、淋巴结遭癌细胞入侵,切除的乳房组织边缘发现癌细胞,建议也接受放射治疗
- 放射治疗前,患者需先到医院的放射治疗部进行定位设计。定位设计需时约 45 至 60 分钟,肿瘤科医生或放射治疗师会在胸部上标示需要接受电疗的乳房组织,然后进行一次涵盖颈和胸部的电脑扫描作定位设计之用。 接着放射治疗师会在皮肤上标记放射治疗射线的方向。这些标记很小,在放射治疗期间要注意不要擦掉;在一些放射治疗中心,这些标记属永久纹身
- 放射治疗通常每星期进行五次,为期三至六星期,即总共 15 至 30 次。 目前,为期三至四星期的低分次放射治疗的成效也证实与一般传统长疗程的放射疗程相若
- 部分中心什至使用了更短的治疗方案,包括为期五天的加速部分乳腺放射治疗
- 放射治疗的常见副作用包括:
- 受照皮肤发红或脱皮
- 上肢神经痛、出现挤压感和麻痹
- 疲倦
- 治疗后数月或数年发生的长期副作用:肺炎(慢性放射性肺炎)和 心脏问题(见于左侧乳房的放射治疗)

化疗
- 患者应与肿瘤科医生详细讨论,再由医生决定是否采用化疗,以及最合适的合并治疗方案。医生会根据肿瘤的期数、大小、有否扩散至腋下淋巴结等决定采用的治疗方式。此外,肿瘤的特性如 ER / PR / HER2 状态也是重要的考虑因素
- 视乎化疗的类型,病人可透过口服或注射的方法接受化疗
- 化疗的常见副作用包括:
- 增加感染机会
- 脱发或头发稀薄
- 口腔溃疡
- 恶心和呕吐
- 疲乏
- 食欲不振
- 排便频率改变
荷尔蒙治疗
- 雌激素和黄体素会刺激某些乳癌细胞的增生。荷尔蒙治疗会降低体内雌激素和黄体素的水平,或阻断它们对身体的作用来抑制乳癌细胞的生长
- 荷尔蒙治疗适用于肿瘤组织样本验出有雌激素荷尔蒙受体(ER)或黄体素受体(PR)阳性的乳癌
- 患者通常需服用药物接近十年
- 现时用作降低雌激素的药物包括:
- Tamoxifen(他莫昔芬)
- 适用对象:停经前和后的妇女
- 使用方法:口服
- 疗程:每天一次,疗程为五至十年
- 芳香酶抑制剂(Aromatase inhibitors,AI)
- 例如:Anastrozole(阿那曲唑)、Letrozole(来曲唑)或 Exemestane(依西美坦)
- 适用对象:女性停经后的早期乳癌和扩散乳癌患者
- 使用方法:口服
- 疗程:每天一次,疗程由数年至十年不等,视乎患者情况而定。
- 性腺激素释放类似物,俗称停经针(Gonadotropin Releasing Hormone Agonist,简称GnRH Agonist)
- 例如:Goserelin(戈舍瑞林)或 Leuprolide(亮丙瑞林)
- 适用对象:停经前的女性
- 使用方法:皮下注射
- 疗程:每一至三个月一次
- Tamoxifen(他莫昔芬)
标靶治疗
标靶治疗主要针对癌细胞的表面特微或细胞核内的生长基因或癌细胞产生的蛋白质,从而阻断癌细胞的生长或修复功能,令其死亡。标靶治疗与化学治疗不同,前者较精准,主要针对癌细胞,对正常细胞的伤害较低。
标靶治疗主要适用于以下的早期乳癌:
- HER2 阳性的乳癌
- 高复发风险的乳癌
HER2标靶治疗
1. Trastuzumab(曲妥珠单抗)
- 使用方法:静脉输注或皮下注射
- 疗程:每星期一次或每三星期一次,为期六个月至一年
- Trastuzumab 适用于I 期至 III 期的乳癌患者(见分期)。常见疗程为Trastuzumab与化疗合用,然后总共用一年的Trastuzumab。
- 副作用包括:
- 心脏功能下降
- 通常情况轻微,机率为 2-5%
- 同时患有心脏病或正接受某类化疗的患者风险较大,例如 Doxoubicin hydrochloride 多柔比星
- 患者在治疗期间会每三个月接受心脏超声波或核医心室功能检查(Multigated acquisition scan,MUGA)扫描作监察
- 输注反应
- 通常较轻微,输注前医生或会处方纾缓症状的抗敏药。
- 心脏功能下降
2. Pertuzumab (帕妥珠单抗)
- 使用方法:静脉注射
- 疗程:每三星期一次,持续一年
- 配合 Trastuzumab 及化疗,可用于第二期和三期的乳癌病人,作术前及术后辅助治疗
- Phesgo是Pertuzumab和Trastuzumab的混合新型制剂,使用方法为皮下注射
- 副作用:间中出现肚泻和皮疹
3. Neratinib(奈拉替尼)
- 使用方法:口服药物,每天一次
- 疗程:一年
- 荷尔蒙受体阳性(HR+) 及 HER2 阳性(HER2+)的早期乳癌患者在完成 Trastuzumab 疗程后,可使用为期一年的 Neratinib 治疗
4. Ado-trastuzumab emtansine 或 T-DM1(恩美曲妥珠单抗)
- 使用方法:静脉注射
- 持续时间:每三星期为一周期,总共 17 个周期
- 可用于术前已接受 Trastuzumab 及化疗药 Paclitaxel(紫衫醇)或 Docetaxel(多西紫衫醇)的患者,以及手术后癌细胞未完全清除的患者
- T-DM1 是 Trastuzumab 和化疗药物组合成的混合药物。 Trastuzumab 和化疗药物能针对癌细胞,并减少对健康细胞的伤害,副作用较少
- 副作用:较低风险会出现心脏问题和肝脏异常
其他针对高复发风险乳癌的标靶治疗
- Olaparib(奧拉帕利)
- 使用方法:口服药物,每天服用两次
- 治疗时间:一年
- Olaparib 是一种 PARP 抑制剂,PARP 是一种帮助受损癌细胞自我修复的蛋白质。 PARP 抑制剂能阻止癌细胞进行修复工作,从而使细胞死亡
- Olaparib可用于具有遗传性 BRCA1 或 BRCA2 基因的早期乳癌患者,复发风险高包括:淋巴结受感染、肿瘤超过2 厘米、术前化疗后病理仍残留癌细胞
- 常见的副作用:疲劳、恶心和呕吐、头痛、腹泻、食欲不振、脱发、 某些血细胞水平降低
- Abemaciclib(阿贝西利)
- 使用方法:口服药物,每天服用两次
- 治疗时间:结合荷尔蒙治疗(Tamoxifen 或芬香环转化酶抑制剂)结合使用两年
- CDK 4 和 CDK 6 是刺激癌细胞分裂和生长的蛋白质,Abemaciclib 是一种口服的 CDK 4/6 抑制剂,能阻断这些蛋白质以减缓或阻止乳腺癌的生长
- Abemaciclib 可与荷尔蒙疗法联合用于荷尔蒙受体阳性(HR+)、 HER2 阴性(HER2-)、复发风险高的早期乳腺癌患者,定义为:具有四个或以上已感染的淋巴结,或具有一至三个阳性腋窝淋巴结并有以下一项或多项特征:组织学评级为第 3 级,或肿瘤相等或大过 5 厘米
- Ribociclib(瑞博西尼)
- 使用方法:口服药物,每天一次
- 治疗持续时间:与荷尔蒙疗法(芬香环转化酶抑制剂)结合使用三年
- Ribociclib 也属 CDK 4/6 抑制剂的一种
- Ribociclib 可以合并荷尔蒙疗法,用于荷尔蒙受体 HR+、HER2 阴性、二期或三期,以及任何淋巴结被入侵(不包括微观淋巴结被入 侵)的早期乳腺癌患者,或者无淋巴结受入侵但肿瘤大于 5 厘米,又或者介乎 2-5 厘米,并且组织学评级为第 2 级(高基因风险或 Ki-67 ≥ 20%)或第 3 级
免疫疗法
- Pembrolizumab(匹博利组单抗)
- 使用方法:每三星期静脉注射一次
- 疗程时间:一年
- Pembrolizumab 是一种针对免疫检查点蛋白的免疫疗法,可在手术前(与化疗结合使用)和手术后处方给高风险的早期三阴性乳癌患者
治疗晚期 / 转移性乳癌
晚期乳癌或转移性乳癌指乳癌已扩散到其他部位,无法以手术治疗。转移性乳癌不能被根治,但不少晚期乳癌患者仍能用药物控制病情多年,所以毋需灰心。
第四期乳癌治疗需根据乳癌类型、荷尔蒙受体状态、HER2状态、癌症扩散位置、所引起的并发症和病人的整体健康状况而定。
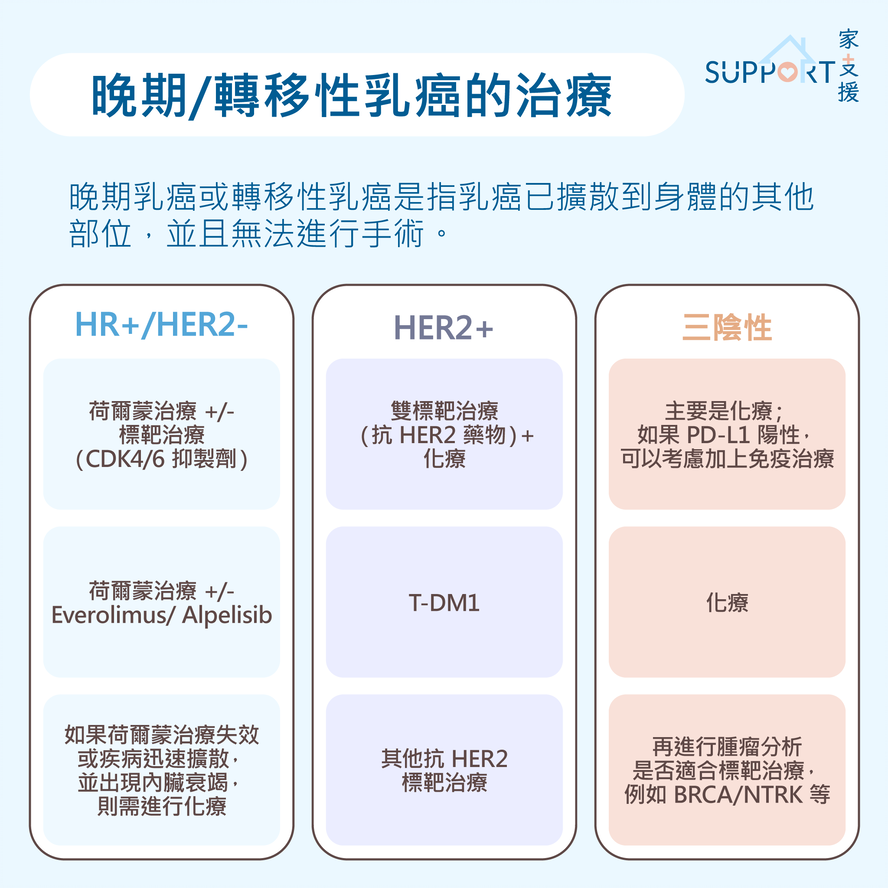
荷尔蒙受体阳性及 HER2 阴性乳癌(HR+/HER2-)
A. 荷尔蒙治疗
- 荷尔蒙治疗对雌激素受体(ER)阳性或黄体素受体(PR)阳性的乳癌非常有效
- 荷尔蒙治疗药物包括:
- Tamoxifen
- 使用方式:每天口服
- 作用: Tamoxifen 会阻止雌激素与癌细胞的结合,从而抑制癌细胞生长。
- 常见副作用:潮热、阴道分泌物或出血;其他罕见的副作用包括子宫内膜癌、白内障和血栓形成。
- 适用于男性及停经前后的女性
- 芬香环转化酶抑制剂(Aromatase inhibitor):anastrozole、 exemestane、letrozole
- 使用方法:每天口服
- 作用:女性停经后,虽然卵巢不再制造雌激素,但芳香环转 化酶会促使男性荷尔蒙转化为雌激素,促进乳癌细胞生长。 芬香环转化酶抑制剂能减少芳香环转化酶的数量,阻止卵巢以外的组织产生雌激素
- 副作用:关节僵硬、疼痛、潮热、阴道干燥,增加患上骨质疏松症和骨折的风险,及提高胆固醇水平
- 主要用于停经后的妇女,但只要配合卵巢抑制剂(见下), 也可使用于男性和停经前的女性。由于芬香环转化酶抑制剂 不能阻断卵巢分泌雌激素,停经前的女性不应在注射卵巢抑制药物前服用
- 卵巢抑制剂
- 促性腺激素或促黄体素释放激素(GnRH 或 LHRH),例如 Goserelin 及 Leuprolide
- 使用方法:
- Goserelin:皮下注射,每月一次
- Leuprorelin 每 3 个月一次
- 作用:阻止卵巢产生雌激素,导致暂时停经
- 这类药物常与 Tamoxifen、芬香环转化酶抑制剂(AI) 或 Fulvestrant(氟维司群)组合使用,用作治疗未停经和荷尔 蒙受体阳性的转移性乳癌患者
- 其他抑制卵巢功能的方法:手术切除双侧卵巢或在骨盆位置作放射治疗阻止卵巢发挥功能
- Fulvestrant
- 使用方法:每月一次肌肉注射(前三剂为每二周注射一次,其后转为每月注射)
- 作用:Fulvestrant 是一种选择性雌激素受体调节药物 (Selective estrogen receptor degrader,SERD),可阻隔雌激素与雌激素受体(ER)结合
- Fulvestrant 仅适用于已停经或正接受卵巢抑制剂的乳癌患者
- Elacestrant(艾拉司群)
- 使用方法:口服,每天一次
- 机制: Elacestrant 是一种口服选择性雌激素受体降解剂 (SERD)。它透过阻断和分解雌激素受体,从而抑制 HR+/HER2- 乳癌细胞生长。
- Elacestrant 适用于患有 ESR1 突变,最少接受一线荷尔蒙治疗 后病情出现恶化的患者。
- 副作用:潮热和/或晚间盗汗、头痛、恶心、不适、食欲不 振、关节痛、胆固醇升高
- Tamoxifen
B. 荷尔蒙受体阳性HER2阴性乳癌(HR+/HER2-)晚期乳腺癌的标靶治疗
- CDK4/6 抑制剂:Palbociclib 爱博新/ Ribociclib / Abemaciclib
- 什么是CDK4/6抑制剂?
- CDK4/6 是一种负责控制乳癌细胞生长和分裂的速度的蛋白 质。抑制剂针对某些蛋白质,例如周期蛋白依赖性激酶或周 期素依赖性激酶 4 及 6(cyclin-dependent kinases),简称 CDK4/6
- CDK4/6 蛋白质可以在正常的细胞和癌细胞找到,并控制细胞生长及分裂的速度。这些蛋白质在转移性乳癌中会变得过度活跃,导致细胞不受控制地生长和分裂。 CDK4/6 抑制剂会抑制这些蛋白质,以减缓甚至阻止癌细胞生长
- CDK4/6 抑制剂可用作治疗 HR+/HER2-的转移性乳癌
- CDK4/6 抑制剂的例子
- Palbociclib 及 Ribociclib
- 口服药物:每天服用一次,每服用三周停药一周。
- Palbociclib 及 Ribociclib
- Abemaciclib
- 口服药物:每天服用两次,持续服用
- CDK4/6抑制剂的副作用:
- 恶心
- 腹泻
- 疲劳
- 嗜中性白血球降低
- 贫血(红血球数目降低)
- 血小板数目降低
- 什么是CDK4/6抑制剂?
- 个别副作用:
- Abemaciclib:腹泻(约 10% 的患者会有严重腹泻)
- Ribociclib:QT 期延长综合症会导致心跳加快或不规律,但风险非常低。因此,服用 Ribociclib 的患者需在首几个治疗周期间接受心电图检查。
C. 其他针对HR+/HER2- 晚期乳癌的标靶药物
- Everolimus(安妥)
- 使用方法:口服,每天一次
- Everolimus与Exemestane 作二线治疗,用于芳香酶抑制剂(Aromatase inhibitor)失效的乳癌患者
- 副作用:口腔溃烂、皮疹、腹泻及被称为间质性肺炎的罕见肺炎
- Alpelisib(阿培利司)
- 使用方法:口服,每天一次
- Alpelisib 与荷尔蒙疗法药物 Fulvestrant 作组合适用于某些带有 PIK3CA 基因突变的荷尔蒙受体阳性、HER2 阴性转移性乳癌患者
- 副作用:腹泻、皮疹、疲倦、血细胞数量减少、恶心和呕吐、口腔溃烂、血糖水平升高及肝功能影响
- Inavolisib(伊纳沃利昔布)
- 使用方法:口服药,每天一次
- Inavolisib 有两种主要作用。首先,它阻断一种有助于癌细胞生长 的蛋白质 PI3Kα。其次,它有助于分解癌细胞中突变的 PI3Kα 蛋 白。
- Inavolisib 与 Palbociclib 和 Fulvestrant 合并使用。适用于治疗内分泌抗性、PIK3CA 突变、HR 阳性 HER2 阴性、局部晚期或转 移性乳癌的成年患者。
- 副作用:高血糖、口腔溃疡、腹泻、疲倦、电解质失衡、白血球指 数降低。
- Capivasertib(卡帕塞替尼)
- 使用方法:口服药,每天两次,服用四天后停服三天
- AKT 蛋白在癌细胞生长和存活中起着重要的作用。 Capivasertib 是一种强效抑制剂,可阻断 AKT 蛋白,从而阻碍癌细胞生长。早 期研究已证实 Capivasertib 具有显著的抗癌作用。 Capivasertib 针对 PI3K/AKT/mTOR 途径,这些途径对于癌细胞存活、生长和 增殖至关重要。此途径与雌激素受体讯号相互作用,使其成为治疗 荷尔蒙敏感性癌症的重要标靶。
- Capivasertib 与 Fulvestrant 联合使用于治疗 HR 阳性/HER2 阴性局部晚期或转移性成年乳癌患者,这些患者存在一个或多个 PIK3CA/AKT1/PTEN 改变,接受至少一种内分泌治疗后病情恶化,或在完成辅助治疗时或完成辅助治疗后 12 个月内出现复发。
- 副作用:高血糖、腹泻、皮疹或皮肤反应、恶心、呕吐、口腔溃疡、食欲不振等。
抗体药物复合物(Antibody-drug Conjugates)
- Trastuzumab deruxtecan or T-DXD
- 使用方法:静脉注射,每三星期一次
- 这种针对 HER2 的治疗是一种由类似 Trastuzumab 的药物与少量较强的化疗药物结合而成的组合。 Trastuzuma 生物仿制药将化疗药物输送到 HER2 阳性的癌细胞,以杀死癌细胞并限制其对健康细胞的损害。
- T-DXD 可用于不可切除或转移性荷尔蒙受体阳性(HR+),HER2 低表现或 HER2 超低表现在转移期曾接受最少一次内分泌治疗的乳癌病人。
- 副作用: 恶心/呕吐, 疲倦, 脱发, 食欲不振, 肝功能障碍, 间质性肺炎 (Interstitial lung disease,ILD)。 间质性肺炎的风险虽然低,但有机会导致肺部有疤痕,令呼吸困难或引起咳嗽。
- Sacituzumab govitecan(萨奇妥单抗)
- 使用方法:静脉注射,每三星期为一个周期,在第一天和第八天注射
- Sacituzumab govitecan 是一种抗体药物复合物。抗体会附在癌细胞表面上,并注入抗癌药物,以破坏癌细胞。
- 对于无法切除的局部晚期或转移性荷尔蒙受体阳性 (HR+)、HER2 阴性乳癌患者,若已接受过内分泌治疗和至少两种额外的全身性治疗,可考虑 Sacituzumab govitecan。
- 常见副作用:中性白血球减少、腹泻、恶心、呕吐和过敏反应。
HER2 阳性乳癌 (HER2+)
- 一般而言,HER2+转移性乳癌患者一般需要抗HER2 标靶药物。
- HER2 阳性乳癌的治疗选择:
- Trastuzumab
- Trastuzumab可以与不同类型的化疗或荷尔蒙治疗共用使用。
- 使用方法:每三周一次,静脉滴注或皮下注射
- 副作用:约2- 5% 的患者会有心脏功能下降的风险。需要每三个月进行一次心脏超声波或心脏核子扫描(MUGA)来检查。
- Pertuzumab
- Pertuzumab 与 Trastuzumab 和化疗--Docetaxel(多西紫杉 醇)、Paclitaxel(紫杉醇)作组合作为 HER2+转移性乳癌作一线疗法。双标靶治疗比单标靶能更有效延长寿命,并没有更严重的副作用,适合转移性 HER2+乳癌病人作一线治疗。
- 使用方法:静脉滴注,每三周一次
- 副作用:偶尔会引起腹泻和皮疹。
- 另外,Phesgo是Pertuzumab和Trastuzumab的混合针,可以皮下注射。
- Ado-trastuzumab emtansine 或 T-DM1
- T-DM1 是组合了Trastuzumab和化疗药物的混合药物。 T-DMI能有效地到达癌细胞,并减少对健康细胞的伤害,有较少副作用。
- 使用方法:每三周静脉注射一次
- 可用于HER2+转移性乳癌症病人作二缐治疗
- 副作用:有机会影响心脏和肝脏,但风险很低
- Trastuzumab-deruxtecan 或 T-DXD
- 使用方法:静脉注射,每三周一次
- 这种针对 HER2 的治疗是一种由类似 trastuzumab 的药物与少量较 强的化疗药物结合而成的组合。 Trastuzuma 生物仿制药将化疗药物输送到 HER2 阳性的癌细胞,以杀死癌细胞并限制其对健康细胞的损害。
- 这种治疗适用于曾接受抗 HER2 的方案治疗的难以切除或转移性 HER2 阳 性乳腺癌患者。
- 副作用:间质性肺病 (ILD),一种药物性肺炎,有可能导致呼吸困难 或咳嗽,出现此副作用的机率会很低。
- Lapatinib
- 使用方法:口服药物,每天服用一次
- 当一线或二线治疗不再有效地控制癌症生长时,可以使用 Lapatinib 与其他药物(例如 Capecitabine 或 letrozole)作组合使用。
- 当其他化疗或针对 HER2 的疗法已没有效用的转移性 HER2 阳性乳癌患者,医生可能会用 Lapatinib 和 Capecitabine 。
- 副作用:腹泻、肝功能损害
- Neratinib
- 使用方法:口服药物,每天一次
- Neratinib 与化疗药物 Capecitabine 作组合使用,可用于已经接受三种或以上抗 HER2 标靶治疗的乳癌患者。
- 副作用:腹泻、肝功能受损
- Tucatinib
- 使用方法:口服药物,每天服用两次
- Tucatinib 和 Trastuzumab 和 Capecitabine 组合使用,可用于已接受一种或以上抗HER2标靶治疗的乳癌患者。
- 副作用:腹泻、肝功能受损、作呕、呕吐、皮疹。
- Trastuzumab
三阴性乳癌(HR-/HER2-)
化疗
- 化疗是治疗三阴性乳癌的主要方法。随着新型药物的发展,免疫疗法可与化疗治疗部分转移性三阴性乳癌患者。
- 尽管近年新药物不断兴起,但化疗对治疗转移性乳癌(所有类型)仍具重要角色。
- 化疗是使用药物来破坏癌细胞,阻止癌细胞生长和分裂。
- 化疗的用药时长一般以周期计算,每个周期的长短视乎化疗药物而定,一般由一到四周不等。周期内,一些药物需每天使用,一些则只需隔天使用。 完成周期后,一般需停药数天至数星期,令身体从副作用中复原。
- 如化疗药物效果显著、副作用亦轻微,则不用调整用药、剂量或疗程时长。
- 每位患者的最佳化疗方案取决于多个因素,包括以往曾接受过的治疗、副作用、患者的健康状况及患者的意愿。
- 以下药物可单独使用:
- Doxorubicin(阿霉素)/ Epirubicin(表柔比星)
- Paclitaxel(紫杉醇)/ Docetaxel(多西紫杉醇)/ nab-paclitaxel (蛋白结合紫杉醇)
- Pegylated liposomal doxorubicin(聚乙二醇化微脂体多柔霉 素)
- Capecitabine(卡培他滨)
- Gemcitabine(吉西他滨)
- Vinorelbine(长春瑞滨)
- Cyclophosphamide(环磷酰胺)
- Carboplatin(卡铂)/ Cisplatin(顺铂)
- Eribulin(艾立布林)
- 以下化疗药物组合可用于晚期乳癌:
- FAC – Cyclophosphamide(环磷酰胺)、 Doxorubicin 和 5-FU (5-fluorouracil)
- FEC – Cyclophosphamide、Doxorubicin 和 5-FU (5- fluorouracil)
- AC – Doxorubicin 和 Cyclophosphamide
- EC – Epirubicin)和 Cyclophosphamide
- Docetaxel(多西他赛)和 Capecitabine
- Gemcitabine 和 Paclitaxel
- Gemcitabine 和 Carboplatin
- Vinorelbine 和 Carboplatin
- 化疗的副作用主要取决于药物的类型、剂量、共用的化疗药物及患者的整体健康状况。乳癌化疗药物常见副作用包括:
- 白血球数目减少
- 感染
- 恶心和呕吐
- 口腔和喉咙痛
- 脱发
- 腹泻
- 便秘
- 疲倦
- 食欲不振
- 治疗引致停经
- 认知衰退
- 神经系统受损
- 生育能力受损
免疫治疗
- 免疫治疗指借助人体的天然防御能力对抗癌症。最常用的免疫治疗是免疫检查点抑制剂。
- 免疫治疗的例子:Pembrolizumab 及 Dostarlimab(多达利单)
- 使用方法:每 3 周或 6 周一次静脉注射
- Pembrolizumab
- 用于转移性三阴性乳癌患者,或乳癌局部复发但无法切除的患者。如果肿瘤细胞表面具细胞程式死亡-配体 1 (Programmed Cell Death-Ligand 1)简称 PD-L1 (CPS≥10),可使用 Pembrolizumab 和化疗的组合,延长患者的存活期。
- 可结合化疗(即结合白蛋白结合-紫杉醇、紫杉醇、或吉西他 滨以及卡铂),并用于局部或区域性复发难以切除或转移性 三阴性乳腺癌患者,其肿瘤为 PD-L1(CPS ≥10)。
- 跟单独使用化疗相比,对于那些肿瘤为 PD-L1(CPS ≥10) 的晚期三阴性乳腺癌患者,在化疗外额外加上 Pembrolizumab 可提高疾病无恶化存活期。
- Dostarlimab
- 这种免疫疗法用于复发、难以切除或转移性乳腺癌,此类癌症具有 DNA 错配修复缺陷(defective match repair, dMMR)或微卫星不稳定性高(microsatellite instabilityhigh,MSI-H),纵使之前接受过治疗,但病情有所恶化。
- 副作用:
- 免疫检查点抑制剂药物的其中一个主要副作用是可能促使免疫系统攻击健康的细胞和器官。由于这些药物在本质上解除了免疫系统的保护,T 细胞可能攻击癌细胞以外的其他细胞。一些严重的副作用包括引起肺部、肝脏、肠道、胰脏、 肾脏问题。
- Pembrolizumab
标靶治疗
- Sacituzumab govitecan :
- 用于已接受至少一次治疗为针对转移性癌症的转移性三阴性乳癌患者
- Sacituzumab govitecan 是一种抗体药物复合体。抗体会附在癌细胞表面上,并注入抗癌药物,以破坏癌细胞。
- 使用方法:每三星期为一疗程,第一和第八天接受静脉注射。
- 常见副作用:中性白血球减少、腹泻、恶心和呕吐以及过敏反应。
其他
BRCA1 或 BRCA2 基因突变的患者
- 荷尔蒙受体若不再对具 BRCA1 或 BRCA2 基因突变的荷尔蒙受体阳性或HER2 阴性转移性乳癌患者有效,便可以口服 PARP 抑制剂为替代方案。
- Olaparib / Talazoparib
- 使用方法:口服,每天一次或两次
- 为PARP 抑制剂的一种,可通过阻止癌细胞自我修复机制来破坏癌细胞。
- 常见副作用:疲倦、恶心和呕吐、头痛、腹泻、食欲下降、脱发和部分血细胞水平降低。
预防
大部份乳癌个案都由患者最先察觉,而早期乳癌的治愈率很高。因此,最佳预防方法是保持警觉、定期自行检查乳房。
健康的生活方式和良好的生活习惯有助于降低患上乳癌的风险:
- 养成运动习惯
- 少吃红肉、高糖分及高脂肪类食物
- 少吃高钠、加工、腌制或烟熏食品
- 多吃新鲜蔬果、高纤食物
- 避免饮酒和吸烟
乳癌筛查计划
乳癌风险评估
由香港特别行政区政府委托香港大学公共卫生学院研发的网上乳癌风险评估工具,已获确认适用于香港华裔女性。你可以以此工具来评估自己罹患乳癌的风险。风险较高的妇女 (如有家族病史)可个别征询医生的意见,定期进行身体检查。
第二阶段乳癌筛查先导计划
乳癌筛查目的是在未出现任何乳癌症状前,及早发现患上乳癌,以便尽早开始治疗,避免癌症恶化。根据「癌症预防及普查专家工作小组」的建议,政府采用以风险为本的方式进行乳癌筛查。有高风险罹患乳癌的妇女,建议每年接受一次筛查。
卫生署已推出第二阶段的乳癌筛查先导计划(先导计划),为年龄介乎35岁至74岁,并属高风险罹患乳癌的香港女性居民提供资助筛查服务,以及早发现及治疗,提升乳癌患者康复机会。



香港大学临床研究


參考
医院管理局香港癌症资料统计中心,2024年12月乳癌统计数字
感谢邓颂桦先生,香港大学李嘉诚医学院医科生邬颖芳小姐 (M23)及香港大学临床肿瘤科陈颖乐医生撰写及审阅本页内容。
最后更新日期:2025年3月19日




