乳癌
引言
乳癌自 1994 年起已成為香港女性癌症患者中最常見的癌症。
- 本港女性乳癌確診個案不斷上升,由 1993 年的 1,152 宗增至 2022 年 5,182 宗,升幅達四倍,平均每天有大約 14 位女性確診乳癌。
- 乳癌在香港的確診年齡中位數為 58 歲,而美國與澳洲則分別為 62 與 61 歲;可見香港乳癌患者的年齡普遍比其他國家低。
- 每 14 名女性,便有 1 人有機會在其一生中患上乳癌。2022 年,48%的乳癌個案都發生與 40-59 歲女性。年齡愈大,患上乳癌的風險則愈高。
乳癌是甚麼?
當細胞以不受控制的速度分裂和複製,並破壞人體健康組織便會形成腫瘤或癌症。癌細胞會損害乳房的健康組織及擴散至淋巴結,並且有機會擴散到其他器官如肺部、骨骼和腦。器官受癌細胞嚴重影響的話,可能會出現衰竭,甚至無法正常運作。早期發現乳癌並積極治療可助痊癒、延長壽命。
風險因素
乳癌的風險因素包括:
- 性別:乳癌患者主要是女性,但男性亦有機會患上乳癌
- 年齡:患上乳癌的機率隨年齡增長
- 遺傳:母親、姊妹及直系親屬曾患乳癌者發病機會較大。研究資料顯示約5-10%的乳癌個案可能與遺傳有關
- 經期:12歲以前初經及55歲以後停經
- 飲食:長期進食高脂肪食物
- 生活:吸煙、嗜酒、缺乏運動
- 生育:從沒有生育或在三十五歲以後首次生育
- 藥物:長期服用避孕藥或接受賀爾蒙補充療法5年以上
- 個人腫瘤病歷:曾罹患某些種類的癌症,如霍傑金氏淋巴瘤、肺腺癌、腸癌,或兒童時期曾經患癌
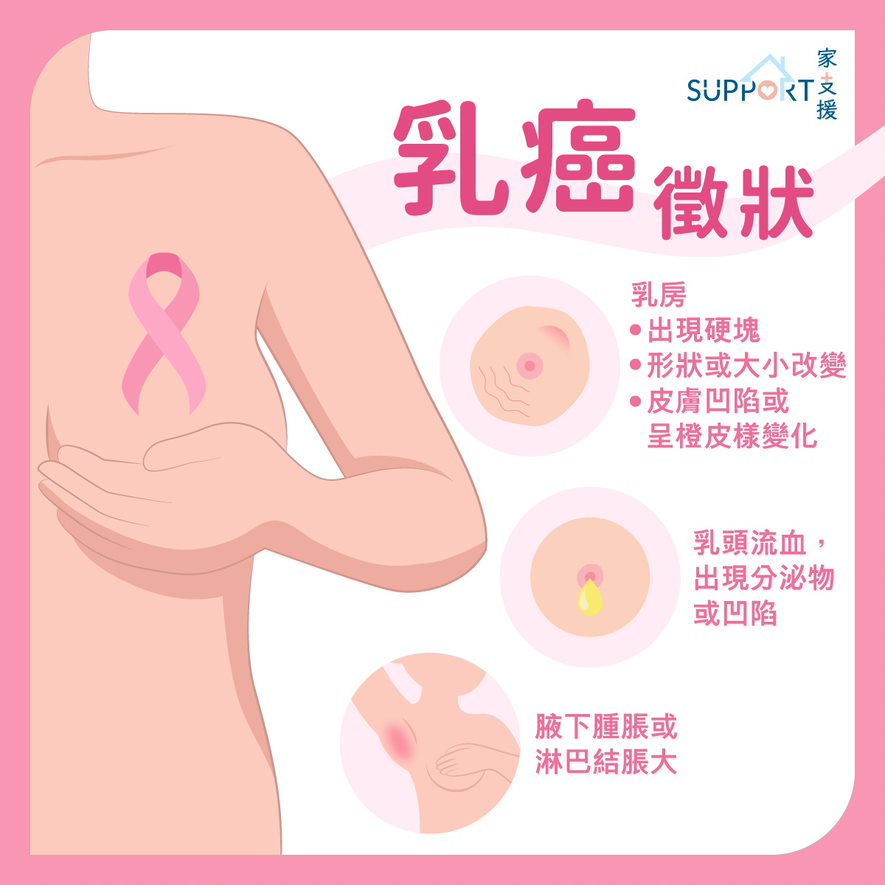
病徵
1. 乳房
- 出現任何體積的硬塊
- 形狀或大小有所改變
- 皮膚出現點狀凹陷
- 皮膚出現靜脈擴張或橙皮紋
2. 乳頭
- 自動流出分泌物-出血
- 凹陷
3. 腋下
- 腫脹或淋巴結脹大
診斷
檢查三步曲:
- 乳房X光造影檢査(Mammogram)
利用 X 光造影檢查乳房內的腫瘤大小和位置,能在早期乳房硬塊未被察覺前驗出腫瘤。檢查期間,乳房會放在儀器上,並以兩塊金屬夾板上下擠壓組織約 10 至 15 秒。影像可顯示乳房的結構、乳腺組織、鈣化點、乳房水囊(常見於經期期間)、硬塊及其他的病變。 - 超聲波掃描 (Ultrasound Scan)
超聲波掃描利用聲波來描繪出乳房的電子影像,可以檢查乳房腫瘤及腋下淋巴結。如果在乳房 X 光造影檢查中發現異常,也可利用超聲波掃描分 辨腫塊是固體或液體囊腫。 - 活組織檢驗
診斷乳癌需要進行活組織檢驗,過程中醫生會在可疑病變的位置抽取一小塊乳房組織作檢驗,然後用顯微鏡察看是否存在癌細胞。抽取組織的位置可能會有疼痛及出血的情況,但傷口會在數天內癒合。
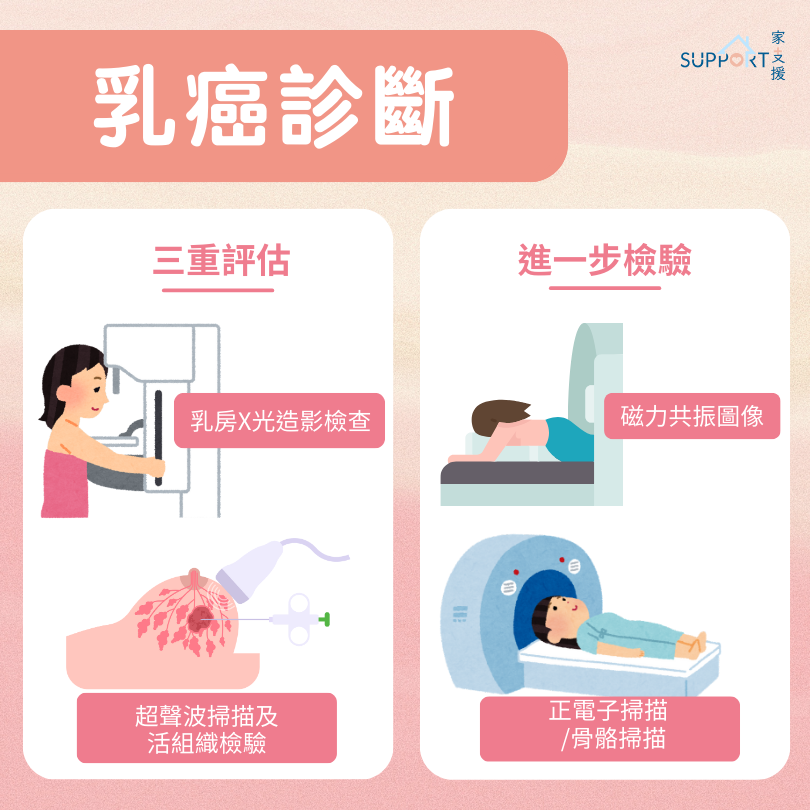
進一步檢驗
若化驗結果顯示確診乳癌,醫生會作進一步檢驗,確定腫瘤是否有擴散。
檢查包括:
- 肝臟超聲波掃描(Liver Ultrasound Scan)
檢查癌症是否擴散到肝臟 - 骨骼掃描(Bone Scan)
檢查癌症是否擴散到骨骼 - 磁力共振圖像(MRI)
磁力共振能檢查其他乳房組織有否受影響(多灶性乳癌) - 電腦掃描/ 正電子掃描
確認癌細胞是否有擴散跡象,如肝臟、腦、骨骼、肺等
種類
最常見的類型包括:
- 原位乳管癌/原位癌(Ductal Carcinoma-in-situ (DCIS))
- 約佔所有乳癌的 20%
- 原位癌是指部分乳房管道內壁的細胞開始轉化為癌細胞,並未擴散至周圍的乳房組織
- 雖然原位癌未成為惡性癌症,但仍需妥善處理,以防發展成乳癌
- 侵入性乳管癌 (Invasive Ductal Carcinoma,IDC)
- 屬最常見的乳癌,約佔侵襲性乳癌的 80%
- 原發於乳管,並穿透管壁入侵乳房脂肪組織
- 侵入性乳管癌可透過乳房 X 光造影診斷,如沒有及時治療,癌細胞可沿淋巴系統和血管擴散到其他部位
- 侵入性乳葉癌(Invasive Lobular Carcinoma (ILC))
- 約佔所有乳癌的10%
- 原發於乳腺小葉,需及時治理以防擴散
- 由於侵入性乳葉癌較難以乳房 X 光造影診斷,或需輔以磁力共振造影(MRI)來察看乳房其他部位有否病變
- 炎性乳腺癌 (Inflammatory Breast Cancer (IBC))
- 約佔所有乳癌的1% - 3%
- 指癌細胞入侵皮膚並堵塞淋巴系統,令乳房出現紅腫和脹痛等症狀,且容易受感染
- 柏哲氏病(Paget’s Disease)
- 一種極為罕見的乳癌,只佔所有乳癌的 1%
- 柏哲氏病會令乳頭和乳暈出現紅色鱗片狀的皮疹,並可能出現發癢、疼痛或灼熱
- 柏哲氏病可能表示乳頭後面組織已存有乳癌;柏哲氏病患者也可能沒有患上乳癌,但情況並不常見
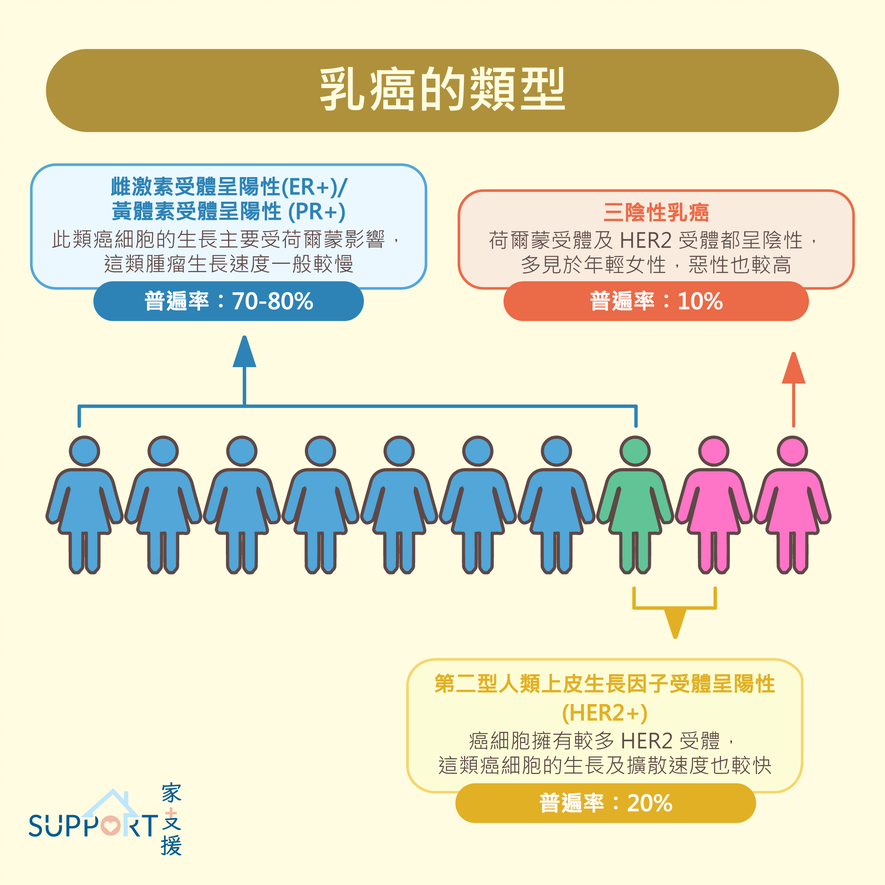
乳癌受體的區分
- 荷爾蒙受體陽性乳癌(Hormone receptor,HR+乳癌)(~70-80%)
- 雌激素受體(Estrogen receptor,ER)陽性或 / 及黃體素受體 (progesterone receptors,PR)陽性
- 人類表皮生長因子受體(Human epidermal growth factor receptor 2,HER2) 陽性乳癌(HER2+乳癌)(~20%)
- HER2位於正常乳腺細胞的表面,是種促進癌細胞生長的蛋白質。當乳腺癌中的HER2蛋白達到高水平,便會被稱「HER2陽性乳腺癌」(HER2+)。HER2受體會刺激癌細胞,導致它們分裂和生長
- HER2+乳腺癌一般較為危險。研究發現,HER2+乳腺癌患者的存活率較 HER2-(HER2 陰性)患者低
- 除手術和化療外,醫生通常會處方抗 HER2 的標靶治療以降低復發風險
- 三陰性乳癌(Triple-negative breast cancer,TNBC)(~10%)
- 雌激素受體 (ER)、黃體素受體(PR)和 HER2 蛋白受體均為陰性
- 罕見但最致命的乳癌類型,入侵性極強
- TNBC更常見於年輕人,與其他類型的乳癌相較下,擴散和復發機會較大
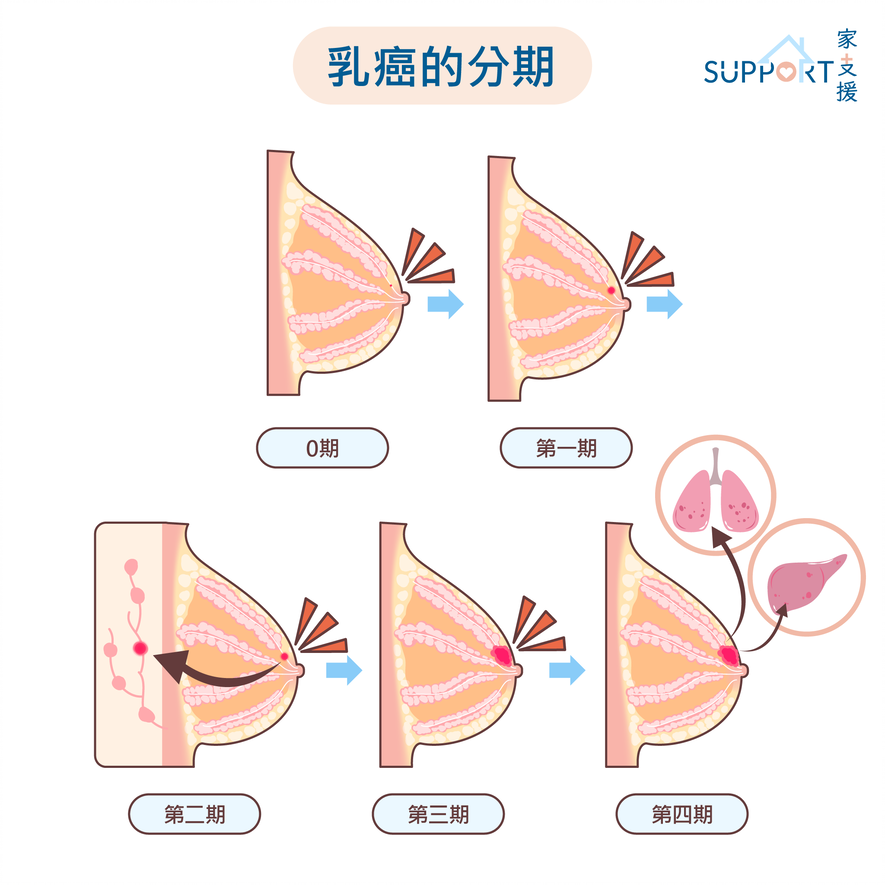
分期
- 零期:
- 癌細胞仍在乳腺管基底層內,並未擴散到周圍的乳房組織。也被稱為非侵入性或原位癌(Tis、N0、M0)。
- 第一期
- 第一期A:腫瘤細小,有侵襲性,但未擴散到淋巴結。
- 第一期B:癌症已經擴散到淋巴結。淋巴結中的腫瘤大於2 毫米且小於 2 毫米、並沒有證據顯示乳房內有腫瘤,或腫瘤小於20毫米。
- 第二期
- 第二期A,以下任何一個情況:
- 沒有證據顯示乳房內有腫瘤,但癌症已擴散到一至三顆腋下淋巴結內,且癌細胞並未擴散到身體更遠處。 (T0、N1、M0)。
- 腫瘤大小為 20 毫米或更小,但已擴散到一至三顆腋下淋巴結內(T1、N1、M0)。
- 腫瘤大於二十毫米且小於五十毫米,並且沒有擴散至腋下淋巴結(T2、N0、M0)。
- 第二期B,以下任何一個情況:
- 腫瘤大於二十毫米且小於五十毫米,並已擴散到一至三顆腋下淋巴結內。
- 腫瘤大於五十毫米,但沒有擴散至腋下淋巴結。
- 第二期A,以下任何一個情況:
- 第三期
- 第三期A:任何大小的腫瘤,並已擴散到四至九顆腋下淋巴結或內乳淋巴結內,但沒有擴散到其他部位(T0、T1、T2 或 T3;N2;M0)。IIIA 期亦可指大於五十毫米,並已經擴散到一至三顆腋下淋巴結的腫瘤。
- 第三期B:腫瘤已擴散到胸壁、引起乳房腫脹或潰瘍,或被診斷為炎性乳腺癌。腫瘤亦可能擴散至多達九顆腋下或內乳淋巴結內,但並沒有擴散到其他部位。
- 第三期C:任何大小的腫瘤,並已擴散至十顆或以上的腋下淋巴結、內乳淋巴結和/或鎖骨下的淋巴結內 ,但沒有擴散到其他部位。
- 第四期(轉移性)
- 任何大小、並已擴散到其他器官的腫瘤,例如骨骼、肺部、腦、肝臟、遠處淋巴結(任何 T、任何 N、M1)。
治療
外科醫生、腫瘤科醫生、放射科醫生和病理學家等不同團隊的醫生將結合其專科知識,共同為患者制定治療計劃 。
腫瘤的類型和期數會影響治療計劃——例如某些腫瘤較小但生長迅速,也有些腫瘤較大但生長緩慢的個案。治療方案需按病人個別情況而定,取決於以下幾個因素:
- 腫瘤的類型,包括荷爾蒙素受體狀態(ER、PR)、HER2狀態和淋巴結轉移狀況
- 腫瘤分期
- 基因標記,如 Oncotype DX™ 或 MammaPrint™ (如果合適)
- 患者年齡、一般健康狀況、是否已到更年期和其個人意願
- 是否出現遺傳性乳癌基因突變,例如 BRCA1或BRCA2
治療早期乳癌
手術
手術主要分為兩種:
1. 局部乳房腫瘤切除術
- 外科醫生會將切除病人乳房的腫瘤及周邊組織,並於術後輔以放射治療。這類手術適用於體積較小的腫瘤及乳房外圍的硬塊,且對乳房外觀影響較小
2. 乳房切除術(全乳切除)
- 如乳房腫瘤較大,或癌細胞分散在乳房各處,便需切除整個乳房
- 接受全如切除的患者可考慮乳房重建手術。重建手術一般會用腹部脂肪或背部肌肉用來恢復乳房的輪廓和形狀,建議在手術前先諮詢整形外科醫生或專科護士意見
以上兩種手術均需抽取或切除病變一側乳房的腋下淋巴結,作進一步化驗。合適的患者如在臨床上發現淋巴結被入侵,可先接受腋下前哨淋巴腺活組織檢查,如未發現癌細胞,則無需接受腋下淋巴切除術,從而減低術後手臂淋巴水腫的風險
其他治療方式
放射治療
- 乳癌患者接受局部乳房腫瘤切除術後需接受放射治療,放射治療適用於所有侵入性乳癌及大部分原位癌患者
- 接受乳房切除手術後,若果患者的病情較複雜,例如腫瘤體積較大、淋巴結遭癌細胞入侵,切除的乳房組織邊緣發現癌細胞,建議也接受放射治療
- 放射治療前,患者需先到醫院的放射治療部進行定位設計。定位設計需時約 45 至 60 分鐘,腫瘤科醫生或放射治療師會在胸部上標示需要接受電療的乳房組織,然後進行一次涵蓋頸和胸部的電腦掃描作定位設計之用。 接著放射治療師會在皮膚上標記放射治療射線的方向。這些標記很小,在放射治療期間要注意不要擦掉;在一些放射治療中心,這些標記屬永久紋身
- 放射治療通常每星期進行五次,為期三至六星期,即總共 15 至 30 次。 目前,為期三至四星期的低分次放射治療的成效也證實與一般傳統長療程的放射療程相若
- 部分中心甚至使用了更短的治療方案,包括為期五天的加速部分乳腺放射治療
- 放射治療的常見副作用包括:
- 受照皮膚發紅或脫皮
- 上肢神經痛、出現擠壓感和麻痺
- 疲倦
- 治療後數月或數年發生的長期副作用:肺炎(慢性放射性肺炎)和 心臟問題(見於左側乳房的放射治療)

化療
- 患者應與腫瘤科醫生詳細討論,再由醫生決定是否採用化療,以及最合適的合併治療方案。醫生會根據腫瘤的期數、大小、有否擴散至腋下淋巴結等決定採用的治療方式。此外,腫瘤的特性如 ER / PR / HER2 狀態也是重要的考慮因素
- 視乎化療的類型,病人可透過口服或注射的方法接受化療
- 化療的常見副作用包括:
- 增加感染機會
- 脫髮或頭髮稀薄
- 口腔潰瘍
- 噁心和嘔吐
- 疲乏
- 食慾不振
- 排便頻率改變
荷爾蒙治療
- 雌激素和黃體素會刺激某些乳癌細胞的增生。荷爾蒙治療會降低體內雌激素和黃體素的水平,或阻斷它們對身體的作用來抑制乳癌細胞的生長
- 荷爾蒙治療適用於腫瘤組織樣本驗出有雌激素荷爾蒙受體(ER)或黃體素受體(PR)陽性的乳癌
- 患者通常需服用藥物接近十年
- 現時用作降低雌激素的藥物包括:
- Tamoxifen(他莫昔芬)
- 適用對象:停經前和後的婦女
- 使用方法:口服
- 療程:每天一次,療程為五至十年
- 芳香酶抑製劑(Aromatase inhibitors,AI)
- 例如:Anastrozole(阿那曲唑)、Letrozole(來曲唑)或 Exemestane(依西美坦)
- 適用對象:女性停經後的早期乳癌和擴散乳癌患者
- 使用方法:口服
療程:每天一次,療程由數年至十年不等,視乎患者情況而定。
- 性腺激素釋放類似物,俗稱停經針(Gonadotropin Releasing Hormone Agonist,簡稱GnRH Agonist)
- 例如:Goserelin(戈舍瑞林)或 Leuprolide(亮丙瑞林)
- 適用對象:停經前的女性
- 使用方法:皮下注射
- 療程:每一至三個月一次
- Tamoxifen(他莫昔芬)
標靶治療
標靶治療主要針對癌細胞的表面特微或細胞核內的生長基因或癌細胞產生的蛋白質,從而阻斷癌細胞的生長或修復功能,令其死亡。標靶治療與化學治療不同,前者較精準,主要針對癌細胞,對正常細胞的傷害較低。
標靶治療主要適用於以下的早期乳癌:
- HER2 陽性的乳癌
- 高復發風險的乳癌
HER2標靶治療
1. Trastuzumab(曲妥珠單抗)
- 使用方法:靜脈輸注或皮下注射
- 療程:每星期一次或每三星期一次,為期六個月至一年
- Trastuzumab 適用於I 期至 III 期的乳癌患者(見分期)。常見療程為Trastuzumab與化療合用,然後總共用一年的Trastuzumab。
- 副作用包括:
- 心臟功能下降
- 通常情況輕微,機率為 2-5%
- 同時患有心臟病或正接受某類化療的患者風險較大,例如 Doxoubicin hydrochloride 多柔比星
- 患者在治療期間會每三個月接受心臟超聲波或核醫心室功能檢查(Multigated acquisition scan,MUGA)掃描作監察
- 輸注反應
- 通常較輕微,輸注前醫生或會處方紓緩症狀的抗敏藥。
- 心臟功能下降
2. Pertuzumab (帕妥珠單抗)
- 使用方法:靜脈注射
- 療程:每三星期一次,持續一年
- 配合 Trastuzumab 及化療,可用於第二期和三期的乳癌病人,作術前及術後輔助治療
- Phesgo是Pertuzumab和Trastuzumab的混合新型製劑,使用方法為皮下注射。
- 副作用:間中出現肚瀉和皮疹
3. Neratinib(奈拉替尼)
- 使用方法:口服藥物,每天一次
- 療程:一年
- 荷爾蒙受體陽性(HR+) 及 HER2 陽性(HER2+)的早期乳癌患者在完成 Trastuzumab 療程後,可使用爲期一年的 Neratinib 治療
4. Ado-trastuzumab emtansine 或 T-DM1(恩美曲妥珠單抗)
- 使用方法:靜脈注射
- 持續時間:每三星期為一週期,總共 17 個週期
- 可用於術前已接受 Trastuzumab 及化療藥 Paclitaxel(紫衫醇)或 Docetaxel(多西紫衫醇)的患者,以及手術後癌細胞未完全清除的患者
- T-DM1 是 Trastuzumab 和化療藥物組合成的混合藥物。 Trastuzumab 和化療藥物能針對癌細胞,並減少對健康細胞的傷害,副作用較少
- 副作用:較低風險會出現心臟問題和肝臟異常
其他針對高復發風險乳癌的標靶治療
- Olaparib(奧拉帕利)
- 使用方法:口服藥物,每天服用兩次
- 治療時間:一年
- Olaparib 是一種 PARP 抑制劑,PARP 是一種幫助受損癌細胞自我修復的蛋白質。PARP 抑制劑能阻止癌細胞進行修復工作,從而使細胞死亡
- Olaparib可用於具有遺傳性 BRCA1 或 BRCA2 基因的早期乳癌患者,復發風險高包括:淋巴結受感染、腫瘤超過2 厘米、術前化療後病理仍殘留癌細胞
- 常見的副作用:疲勞、噁心和嘔吐、頭痛、腹瀉、食慾不振、脫髮、 某些血細胞水平降低
- Abemaciclib(阿貝西利)
- 使用方法:口服藥物,每天服用兩次
- 治療時間:結合荷爾蒙治療(Tamoxifen 或芬香環轉化酶抑制劑)結合使用兩年
- CDK 4 和 CDK 6 是刺激癌細胞分裂和生長的蛋白質,Abemaciclib 是一種口服的 CDK 4/6 抑制劑,能阻斷這些蛋白質以減緩或阻止乳腺癌的生長
- Abemaciclib 可與荷爾蒙療法聯合用於荷爾蒙受體陽性(HR+)、 HER2 陰性(HER2-)、復發風險高的早期乳腺癌患者,定義為:具有四個或以上已感染的淋巴結,或具有一至三個陽性腋窩淋巴結並有以下一項或多項特徵:組織學評級為第 3 級,或腫瘤相等或大過 5 厘米
- Ribociclib(瑞博西尼)
- 使用方法:口服藥物,每天一次
- 治療持續時間:與荷爾蒙療法(芬香環轉化酶抑制劑)結合使用三年
- Ribociclib 也屬 CDK 4/6 抑制劑的一種
- Ribociclib 可以合併荷爾蒙療法,用於荷爾蒙受體 HR+、HER2 陰性、二期或三期,以及任何淋巴結被入侵(不包括微觀淋巴結被入 侵)的早期乳腺癌患者,或者無淋巴結受入侵但腫瘤大於 5 厘米,又或者介乎 2-5 厘米,並且組織學評級為第 2 級(高基因風險或 Ki-67 ≥ 20%)或第 3 級
免疫療法
- Pembrolizumab(匹博利組單抗)
- 使用方法:每三星期靜脈注射一次
- 療程時間:一年
- Pembrolizumab 是一種針對免疫檢查點蛋白的免疫療法,可在手術前(與化療結合使用)和手術後處方給高風險的早期三陰性乳癌患者
治療晚期 / 轉移性乳癌
晚期乳癌或轉移性乳癌指乳癌已擴散到其他部位,無法以手術治療。轉移性乳癌不能被根治,但不少晚期乳癌患者仍能用藥物控制病情多年,所以毋需灰心。
第四期乳癌治療需根據乳癌類型、荷爾蒙受體狀態、HER2狀態、癌症擴散位置、所引起的併發症和病人的整體健康狀況而定。
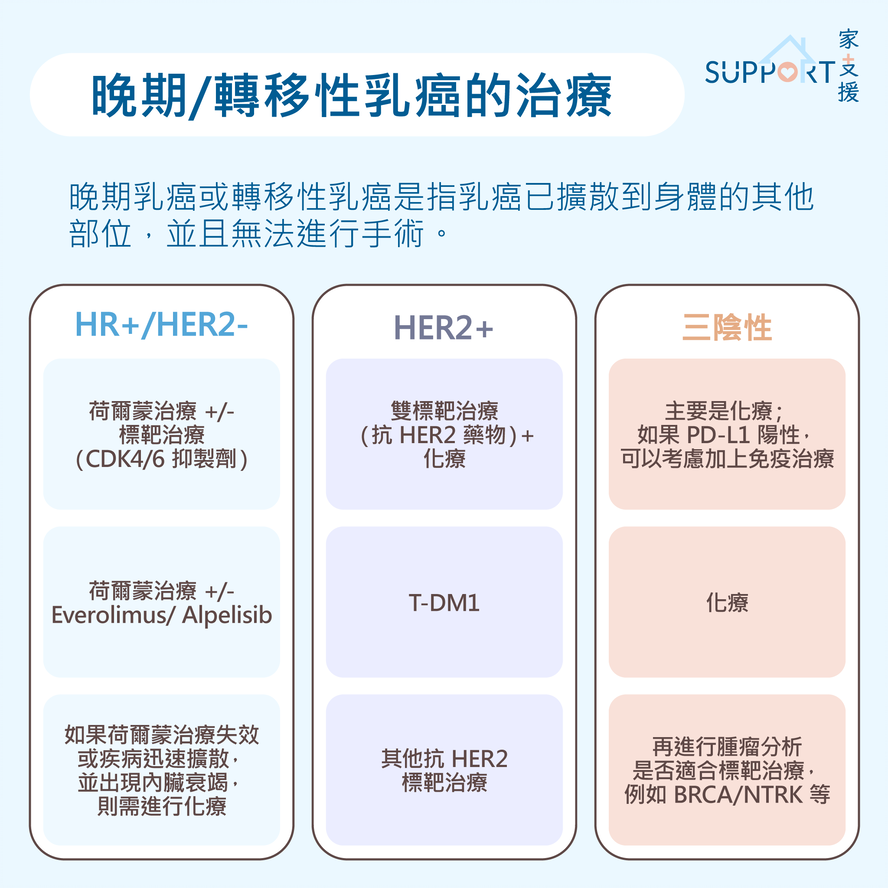
荷爾蒙受體陽性及 HER2 陰性乳癌(HR+/HER2-)
A. 荷爾蒙治療
- 荷爾蒙治療對雌激素受體(ER)陽性或黃體素受體(PR)陽性的乳癌非常有效
- 荷爾蒙治療藥物包括:
- Tamoxifen
- 使用方式:每天口服
- 作用: Tamoxifen 會阻止雌激素與癌細胞的結合,從而抑制 癌細胞生長。
- 常見副作用:潮熱、陰道分泌物或出血;其他罕見的副作用包括子宮內膜癌、白內障和血栓形成。
- 適用於男性及停經前後的女性
- 芬香環轉化酶抑制劑(Aromatase inhibitor):anastrozole、 exemestane、letrozole
- 使用方法:每天口服
- 作用:女性停經後,雖然卵巢不再製造雌激素,但芳香環轉 化酶會促使男性荷爾蒙轉化為雌激素,促進乳癌細胞生長。 芬香環轉化酶抑制劑能減少芳香環轉化酶的數量,阻止卵巢 以外的組織產生雌激素
- 副作用:關節僵硬、疼痛、潮熱、陰道乾燥,增加患上骨質疏鬆症和骨折的風險,及提高膽固醇水平
- 主要用於停經後的婦女,但只要配合卵巢抑制劑(見下), 也可使用於男性和停經前的女性。由於芬香環轉化酶抑制劑 不能阻斷卵巢分泌雌激素,停經前的女性不應在注射卵巢抑 制藥物前服用
- 卵巢抑制劑
- 促性腺激素或促黃體素釋放激素(GnRH 或 LHRH),例如 Goserelin 及 Leuprolide
- 使用方法:
- Goserelin:皮下注射,每月一次
- Leuprorelin 每 3 個月一次
- 作用:阻止卵巢產生雌激素,導致暫時停經
- 這類藥物常與 Tamoxifen、芬香環轉化酶抑制劑(AI) 或 Fulvestrant(氟維司群)組合使用,用作治療未停經和荷爾 蒙受體陽性的轉移性乳癌患者
- 其他抑制卵巢功能的方法:手術切除雙側卵巢或在骨盆位置作放射治療阻止卵巢發揮功能
- Fulvestrant
- 使用方法:每月一次肌肉注射(前三劑為每二週注射一次,其後轉為每月注射)
- 作用:Fulvestrant 是一種選擇性雌激素受體調節藥物 (Selective estrogen receptor degrader,SERD),可阻 隔雌激素與雌激素受體(ER)結合
- Fulvestrant 僅適用於已停經或正接受卵巢抑制劑的乳癌患者
- Elacestrant(艾拉司群)
- 使用方法:口服,每天一次
- 機制: Elacestrant 是一種口服選擇性雌激素受體降解劑 (SERD)。它透過阻斷和分解雌激素受體,從而抑制 HR+/HER2- 乳癌細胞生長。
- Elacestrant 適用於患有 ESR1 突變,最少接受一線荷爾蒙治療 後病情出現惡化的患者。
- 副作用:潮熱和/或晚間盜汗、頭痛、噁心、不適、食慾不 振、關節痛、膽固醇升高
- Tamoxifen
B. 荷爾蒙受體陽性HER2陰性乳癌(HR+/HER2-)晚期乳腺癌的標靶治療
- CDK4/6 抑制劑:Palbociclib 愛博新/ Ribociclib / Abemaciclib
- 什麼是CDK4/6抑製劑?
- CDK4/6 是一種負責控制乳癌細胞生長和分裂的速度的蛋白質。抑制劑針對某些蛋白質,例如週期蛋白依賴性激酶或週期素依賴性激酶 4 及 6(cyclin-dependent kinases),簡 稱 CDK4/6
- CDK4/6 蛋白質可以在正常的細胞和癌細胞找到,並控制細胞生長及分裂的速度。這些蛋白質在轉移性乳癌中會變得過度活躍,導致細胞不受控制地生長和分裂。 CDK4/6 抑制劑會抑制這些蛋白質,以減緩甚至阻止癌細胞生長
- CDK4/6 抑制劑可用作治療 HR+/HER2-的轉移性乳癌
- CDK4/6 抑制劑的例子
- Palbociclib 及 Ribociclib
- 口服藥物:每天服用一次,每服用三週停藥一週。
- Palbociclib 及 Ribociclib
- Abemaciclib
- 口服藥物:每天服用兩次,持續服用
- CDK4/6抑製劑的副作用:
- 噁心
- 腹瀉
- 疲勞
- 嗜中性白血球降低
- 貧血(紅血球數目降低)
- 血小板數目降低
- 什麼是CDK4/6抑製劑?
- 個別副作用:
- Abemaciclib:腹瀉(約 10% 的患者會有嚴重腹瀉)
- Ribociclib:QT 期延長綜合症會導致心跳加快或不規律,但風險非常低。因此,服用 Ribociclib 的患者需在首幾個治療週期間接受心電圖檢查。
C. 其他針對HR+/HER2- 晚期乳癌的標靶藥物
- Everolimus(安妥)
- 使用方法:口服,每天一次
- Everolimus與Exemestane 作二線治療,用於芳香酶抑制劑(Aromatase inhibitor)失效的乳癌患者
- 副作用:口腔潰爛、皮疹、腹瀉及被稱為間質性肺炎的罕見肺炎
- Alpelisib(阿培利司)
- 使用方法:口服,每天一次
- Alpelisib 與荷爾蒙療法藥物 Fulvestrant 作組合適用於某些帶有 PIK3CA 基因突變的荷爾蒙受體陽性、HER2 陰性轉移性乳癌患者
- 副作用:腹瀉、皮疹、疲倦、血細胞數量減少、噁心和嘔吐、口腔潰爛、血糖水平升高及肝功能影響
- Inavolisib(伊納沃利昔布)
- 使用方法:口服藥,每天一次
- Inavolisib 有兩種主要作用。首先,它阻斷一種有助於癌細胞生長 的蛋白質 PI3Kα。其次,它有助於分解癌細胞中突變的 PI3Kα 蛋 白。
- Inavolisib 與 Palbociclib 和 Fulvestrant 合併使用。適用於治療內分泌抗性、PIK3CA 突變、HR 陽性 HER2 陰性、局部晚期或轉 移性乳癌的成年患者。
- 副作用:高血糖、口腔潰瘍、腹瀉、疲倦、電解質失衡、白血球指 數降低。
- Capivasertib(卡帕塞替尼)
- 使用方法:口服藥,每天兩次,服用四天後停服三天
- AKT 蛋白在癌細胞生長和存活中起著重要的作用。Capivasertib 是一種強效抑制劑,可阻斷 AKT 蛋白,從而阻礙癌細胞生長。早 期研究已證實 Capivasertib 具有顯著的抗癌作用。 Capivasertib 針對 PI3K/AKT/mTOR 途徑,這些途徑對於癌細胞存活、生長和 增殖至關重要。此途徑與雌激素受體訊號相互作用,使其成為治療 荷爾蒙敏感性癌症的重要標靶。
- Capivasertib 與 Fulvestrant 聯合使用於治療 HR 陽性/HER2 陰性局部晚期或轉移性成年乳癌患者,這些患者存在一個或多個 PIK3CA/AKT1/PTEN 改變,接受至少一種內分泌治療後病情惡化,或在完成輔助治療時或完成輔助治療後 12 個月內出現復發。
- 副作用:高血糖、腹瀉、皮疹或皮膚反應、噁心、嘔吐、口腔潰瘍、食慾不振等。
抗體藥物複合物(Antibody-drug Conjugates)
- Trastuzumab deruxtecan or T-DXD
- 使用方法:靜脈注射,每三星期一次
- 這種針對 HER2 的治療是一種由類似 Trastuzumab 的藥物與少量較強的化療藥物結合而成的組合。Trastuzuma 生物仿製藥將化療藥物輸送到 HER2 陽性的癌細胞,以殺死癌細胞並限制其對健康細胞的損害。
- T-DXD 可用於不可切除或轉移性荷爾蒙受體陽性(HR+),HER2 低表現或 HER2 超低表現在轉移期曾接受最少一次內分泌治療的乳癌病人。
- 副作用: 噁心/嘔吐, 疲倦, 脫髮, 食慾不振, 肝功能障礙, 間質性肺炎 (Interstitial lung disease,ILD)。 間質性肺炎的風險雖然低,但有機會導致肺部有疤痕,令呼吸困難或引起咳嗽。
- Sacituzumab govitecan(薩奇妥單抗)
- 使用方法:靜脈注射,每三星期為一個周期,在第一天和第八天注射
- Sacituzumab govitecan 是一種抗體藥物複合物。抗體會附在癌細胞表面上,並注入抗癌藥物,以破壞癌細胞。
- 對於無法切除的局部晚期或轉移性荷爾蒙受體陽性 (HR+)、HER2 陰性乳癌患者,若已接受過內分泌治療和至少兩種額外的全身性治療,可考慮 Sacituzumab govitecan。
- 常見副作用:中性白血球減少、腹瀉、噁心、嘔吐和過敏反應。
HER2 陽性乳癌 (HER2+)
- 一般而言,HER2+轉移性乳癌患者一般需要抗HER2 標靶藥物。
- HER2 陽性乳癌的治療選擇:
- Trastuzumab
- Trastuzumab可以與不同類型的化療或荷爾蒙治療共用使用。
- 使用方法:每三週一次,靜脈滴注或皮下注射
- 副作用:約2- 5% 的患者會有心臟功能下降的風險。需要每三個月進行一次心臟超聲波或心臟核子掃描(MUGA)來檢查。
- Pertuzumab
- Pertuzumab 與 Trastuzumab 和化療--Docetaxel(多西紫杉 醇)、Paclitaxel(紫杉醇)作組合作為 HER2+轉移性乳癌作一線療法。雙標靶治療比單標靶能更有效延長壽命,並沒有更嚴重的副作用,適合轉移性 HER2+乳癌病人作一線治療。
- 使用方法:靜脈滴注,每三週一次
- 副作用:偶爾會引起腹瀉和皮疹。
- 另外,Phesgo是Pertuzumab和Trastuzumab的混合針,可以皮下注射。
- Ado-trastuzumab emtansine 或 T-DM1
- T-DM1 是組合了Trastuzumab和化療藥物的混合藥物。T-DMI能有效地到達癌細胞,並減少對健康細胞的傷害,有較少副作用。
- 使用方法:每三周靜脈注射一次
- 可用於HER2+轉移性乳癌症病人作二缐治療
- 副作用:有機會影響心臟和肝臟,但風險很低
- Trastuzumab-deruxtecan 或 T-DXD
- 使用方法:靜脈注射,每三週一次
- 這種針對 HER2 的治療是一種由類似 trastuzumab 的藥物與少量較 強的化療藥物結合而成的組合。Trastuzuma 生物仿製藥將化療藥物輸送到 HER2 陽性的癌細胞,以殺死癌細胞並限制其對健康細胞的損害。
- 這種治療適用於曾接受抗 HER2 的方案治療的難以切除或轉移性 HER2 陽 性乳腺癌患者。
- 副作用:間質性肺病 (ILD),一種藥物性肺炎,有可能導致呼吸困難 或咳嗽,出現此副作用的機率會很低。
- Lapatinib
- 使用方法:口服藥物,每天服用一次
- 當一線或二線治療不再有效地控制癌症生長時,可以使用 Lapatinib 與其他藥物(例如 Capecitabine 或 letrozole)作組合使用。
- 當其他化療或針對 HER2 的療法已没有效用的轉移性 HER2 陽性乳癌患者,醫生可能會用 Lapatinib 和 Capecitabine 。
- 副作用:腹瀉、肝功能損害
- Neratinib
- 使用方法:口服藥物,每天一次
- Neratinib 與化療藥物 Capecitabine 作組合使用,可用於已經接受三種或以上抗 HER2 標靶治療的乳癌患者。
- 副作用:腹瀉、肝功能受損
- Tucatinib
- 使用方法:口服藥物,每天服用兩次
- Tucatinib 和 Trastuzumab 和 Capecitabine 組合使用,可用於已接受一種或以上抗HER2標靶治療的乳癌患者。
- 副作用:腹瀉、肝功能受損、作嘔、嘔吐、皮疹。
- Trastuzumab
三陰性乳癌(HR-/HER2-)
化療
- 化療是治療三陰性乳癌的主要方法。隨著新型藥物的發展,免疫療法可與化療治療部分轉移性三陰性乳癌患者。
- 儘管近年新藥物不斷興起,但化療對治療轉移性乳癌(所有類型)仍具重要角色。
- 化療是使用藥物來破壞癌細胞,阻止癌細胞生長和分裂。
- 化療的用藥時長一般以週期計算,每個週期的長短視乎化療藥物而定,一般由一到四週不等。週期內,一些藥物需每天使用,一些則只需隔天使用。 完成週期後,一般需停藥數天至數星期,令身體從副作用中復原。
- 如化療藥物效果顯著、副作用亦輕微,則不用調整用藥、劑量或療程時長。
- 每位患者的最佳化療方案取決於多個因素,包括以往曾接受過的治療、副作用、患者的健康狀況及患者的意願。
- 以下藥物可單獨使用:
- Doxorubicin(阿黴素)/ Epirubicin(表柔比星)
- Paclitaxel(紫杉醇)/ Docetaxel(多西紫杉醇)/ nab-paclitaxel (蛋白結合紫杉醇)
- Pegylated liposomal doxorubicin(聚乙二醇化微脂體多柔黴 素)
- Capecitabine(卡培他濱)
- Gemcitabine(吉西他濱)
- Vinorelbine(長春瑞濱)
- Cyclophosphamide(環磷酰胺)
- Carboplatin(卡鉑)/ Cisplatin(順鉑)
- Eribulin(艾立布林)
- 以下化療藥物組合可用於晚期乳癌:
- FAC – Cyclophosphamide(環磷酰胺)、 Doxorubicin 和 5-FU (5-fluorouracil)
- FEC – Cyclophosphamide、Doxorubicin 和 5-FU (5- fluorouracil)
- AC – Doxorubicin 和 Cyclophosphamide
- EC – Epirubicin)和 Cyclophosphamide
- Docetaxel(多西他賽)和 Capecitabine
- Gemcitabine 和 Paclitaxel
- Gemcitabine 和 Carboplatin
- Vinorelbine 和 Carboplatin
- 化療的副作用主要取決於藥物的類型、劑量、共用的化療藥物及患者的整體健康狀況。乳癌化療藥物常見副作用包括:
- 白血球數目減少
- 感染
- 噁心和嘔吐
- 口腔和喉嚨痛
- 脫髮
- 腹瀉
- 便秘
- 疲倦
- 食慾不振
- 治療引致停經
- 認知衰退
- 神經系統受損
- 生育能力受損
免疫治療
- 免疫治療指藉助人體的天然防禦能力對抗癌症。最常用的免疫治療是免疫檢查點抑製劑。
- 免疫治療的例子:Pembrolizumab 及 Dostarlimab(多達利單)
- 使用方法:每 3 週或 6 週一次靜脈注射
- Pembrolizumab
- 用於轉移性三陰性乳癌患者,或乳癌局部復發但無法切除的患者。如果腫瘤細胞表面具細胞程式死亡-配體 1 (Programmed Cell Death-Ligand 1)簡稱 PD-L1 (CPS≥10),可使用 Pembrolizumab 和化療的組合,延長患者的存活期。
- 可結合化療(即結合白蛋白結合-紫杉醇、紫杉醇、或吉西他 濱以及卡鉑),並用於局部或區域性復發難以切除或轉移性 三陰性乳腺癌患者,其腫瘤為 PD-L1(CPS ≥10)。
- 跟單獨使用化療相比,對於那些腫瘤為 PD-L1(CPS ≥10) 的晚期三陰性乳腺癌患者,在化療外額外加上 Pembrolizumab 可提高疾病無惡化存活期。
- Dostarlimab
- 這種免疫療法用於復發、難以切除或轉移性乳腺癌,此類癌症具有 DNA 錯配修復缺陷(defective match repair, dMMR)或微衛星不穩定性高(microsatellite instabilityhigh,MSI-H),縱使之前接受過治療,但病情有所惡化。
- 副作用:
- 免疫檢查點抑制劑藥物的其中一個主要副作用是可能促使免疫系統攻擊健康的細胞和器官。由於這些藥物在本質上解除了免疫系統的保護,T 細胞可能攻擊癌細胞以外的其他細胞。一些嚴重的副作用包括引起肺部、肝臟、腸道、胰臟、 腎臟問題。
- Pembrolizumab
標靶治療
- Sacituzumab govitecan :
- 用於已接受至少一次治療為針對轉移性癌症的轉移性三陰性乳癌患者
- Sacituzumab govitecan 是一種抗體藥物複合體。抗體會附在癌細胞表面上,並注入抗癌藥物,以破壞癌細胞。
- 使用方法:每三星期為一療程,第一和第八天接受靜脈注射。
- 常見副作用:中性白血球減少、腹瀉、噁心和嘔吐以及過敏反應。
其他
BRCA1 或 BRCA2 基因突變的患者
- 荷爾蒙受體若不再對具 BRCA1 或 BRCA2 基因突變的荷爾蒙受體陽性或HER2 陰性轉移性乳癌患者有效,便可以口服 PARP 抑製劑為替代方案。
- Olaparib / Talazoparib
- 使用方法:口服,每天一次或兩次
- 為PARP 抑製劑的一種,可通過阻止癌細胞自我修復機制來破壞癌細胞。
- 常見副作用:疲倦、噁心和嘔吐、頭痛、腹瀉、食慾下降、脫髮和部分血細胞水平降低。
預防
大部份乳癌個案都由患者最先察覺,而早期乳癌的治癒率很高。因此,最佳預防方法是保持警覺、定期自行檢查乳房。
健康的生活方式和良好的生活習慣有助於降低患上乳癌的風險:
- 養成運動習慣
- 少吃紅肉、高糖分及高脂肪類食物
- 少吃高鈉、加工、醃製或煙燻食品
- 多吃新鮮蔬果、高纖食物
- 避免飲酒和吸煙
乳癌篩查計劃
乳癌風險評估
由香港特別行政區政府委託香港大學公共衞生學院研發的網上乳癌風險評估工具,已獲確認適用於香港華裔女性。你可以以此工具來評估自己罹患乳癌的風險。風險較高的婦女 (如有家族病史)可個別徵詢醫生的意見,定期進行身體檢查。
第二階段乳癌篩查先導計劃
乳癌篩查目的是在未出現任何乳癌症狀前,及早發現患上乳癌,以便盡早開始治療,避免癌症惡化。根據「癌症預防及普查專家工作小組」的建議,政府採用以風險為本的方式進行乳癌篩查。有高風險罹患乳癌的婦女,建議每年接受一次篩查。
衞生署已推出第二階段的乳癌篩查先導計劃(先導計劃),為年齡介乎35歲至74歲,並屬高風險罹患乳癌的香港女性居民提供資助篩查服務,以及早發現及治療,提升乳癌患者康復機會。



香港大學臨床研究


參考
醫院管理局香港癌症資料統計中心,2024年12月乳癌統計數字
感謝鄧頌樺先生,香港大學李嘉誠醫學院醫科生鄔穎芳小姐 (M23)及香港大學臨床腫瘤科陳穎樂醫生撰寫及審閱本頁內容。
最後更新日期:2025年3月19日




