淋巴癌
引言
淋巴瘤分为何杰金淋巴瘤及非何杰金淋巴瘤,香港以后者个案居多,在本港最常见的癌症类型中排名第八。据统计,2022年共新增1,100宗非何杰金淋巴瘤病例,约占香港癌症新症的3.1%。
非何杰金淋巴瘤在本港最致命的癌症中排名第八,于2022年共导致395名患者病逝,约占整体癌症死亡病例的2.7%。
淋巴瘤在香港儿童及青少年(0-19岁)最常见癌症中排名第二,2022年共有17宗年新增个案,占该年龄层癌症新症的12.1% 。
什么是淋巴瘤?
淋巴瘤原发於淋巴系统,是由恶性淋巴细胞衍生的癌病。淋巴瘤并非单一的疾病,而是各样原发於淋巴系统内恶性肿瘤的一个广义统称。人体布满无数由淋巴管及淋巴结组成的网络,让细小的淋巴细胞循环至各个器官和组织,发挥抵抗病菌感染的功能。当这些淋巴细胞发生恶性病变,就会在淋巴结内不断增生,形成肿瘤,甚至蔓延至骨髓和其他器官。
不同种类的淋巴细胞具不同特性和功能,所以它们衍生的肿瘤亦具不同种类和表征。
高危因素
- 医学界至今仍未完全掌握淋巴瘤的成因,但部份案例可能与以下因素有关:
- 遗传基因病变
- 辐射
- 化学药物
- 自身免疫系统疾病/免疫缺憾
- 病毒感染
- 细菌感染
- 病毒 Epstein- Barr Virus (EBV)是近年科学家致力研究的对象。其他病毒包括人类 T 细胞白血病病毒一型(Human T-cell Leukaemia Virus Type-1,HTLV-1),丙型肝炎病毒及卡波西肉瘤相关人类疱疹病毒 (Kaposi Sarcoma-associated Herpes Virus)等, 都相继被发现与部分类型的非何杰金淋巴瘤有关。
- 细菌感染可间接引致淋巴瘤,如部分胃部非何杰金淋巴瘤(胃黏膜相关淋巴组织淋巴瘤,Gastric MALT Lymphoma )的患者大多感染了幽门螺旋杆菌( Helicobacter Pylori )。出现细菌感染的患者需服用抗生素。
- 虽然病毒或细菌感染可能直接或间接引致淋巴瘤,但淋巴瘤本身并非传染病,不会经任何媒介传播。
病征
- 以淋巴結肿大为最常见
- 可发生於一个或多个淋巴腺
- 通常不会导致疼痛
- 多发生在颈部,其次为腋下和腹股沟(即小腹与大腿之间的位置);并可能扩散至其他部位的淋巴腺、骨髓或其他器官
- 不明原因的发烧
- 夜间盗汗
- 不明原因的体重下降
- 皮肤瘙痒
- 疲倦
- 值得注意的是,NK/T 细胞淋巴瘤可能会出现类似慢性鼻部疾病的症状。
若癌细胞经已扩散至制造血细胞的骨髓,患者便会出现贫血、瘀伤、流血及易受感染等症状。诚然,这些症状亦可由其他疾病引起。虽然淋巴腺肿大是淋巴瘤常见的征状,但其他炎症如扁桃腺炎、肺结核病或者其他扩散性癌症,都可能引致淋巴腺肿大,混淆判断。
出现以上症状时应及早求医,提高治愈的机率。
诊断
为分辨淋巴腺肿大的良恶,医生将:
- 详细查问患者病史
- 对患者进行临床检查
- 对患者进行淋巴結的病理化验
- 即切除( Tissue Biopsy )整个淋巴結作病理分析,以进行病理诊断和分类。
若证实患上淋巴瘤,患者便需接受以下检查, 以便了解淋巴瘤的严重性及并发症、患者的健康状况、肿瘤的分期及扩散情况,并作预后评估:
- 血液化验:检查红血球、白血球、血小板等血全图,也会检查肝功能、肾 功能、电解质、乳酸去氢酶(LDH)和尿酸等,以及病毒感染,如乙型肝炎病毒、丙型肝炎病毒和人类免疫缺陷病毒(HIV)
- 骨髓组织检查
- 患者将接受局部麻醉,打侧躺卧。医生会将针筒插入患者的骨盘后方,抽取少量骨髓;然后送往化验所,于显微镜下观察是否有癌细胞。
- 检查约需 15 至 20 分钟,可于诊所进行。检查或会引起不适,患者待麻醉药消散就可回家。随后数天,如患者抽取骨髓的部位疼痛不适,可请医生处方止痛药。如果疼痛持续,应尽快求医。
- 检测身体是否适合接受化疗,例如心脏超声波(一种检查心脏结构和功能 的超声波)和肺功能检测
- 正电子电脑扫描( PET-CT scan )
- 评估是否转移到其他部位,及确立淋巴瘤的分期
种类
- 根据肿瘤的临床表现和病理特征,淋巴瘤分为两大类:
- 何杰金淋巴瘤可分为两种主要的亚型:最常见的典型何杰金淋巴瘤 (classical Hodgkin lymphoma,cHL)和较罕见的结节淋巴细胞为主型(nodular lymphocyte predominant Hodgkin lymphoma, NLPHL)
- 非何杰金淋巴瘤
- 典型何杰金淋巴瘤的四种亚型以及非何杰金淋巴瘤最常见的三种亚型都是根据淋巴瘤的源头细胞命名(分别是 B 细胞、T 细胞和 NK/T 细胞淋巴瘤)。 B 细胞淋巴瘤(全世界最常见的淋巴瘤亚型)可再细分为高级别 B 细胞淋巴瘤,例如弥漫性大 B 细胞淋巴瘤(diffuse large B-cell lymphoma and Burkitt lymphoma,DLBCL)和伯基特淋巴瘤(Burkitt lymphoma)以及低级别 B 细胞淋巴瘤或淋巴增生性疾病,例如滤泡性淋巴瘤。
- 在香港, 非何杰金淋巴瘤较普遍,亦是死亡率最高的十大癌症之一。
典型何杰金淋巴瘤
- 可於任何年龄发病,但多见於青年(15至30岁)和老年人。
- 男性患者较女性多。
- 病情发展具一定规律。早期患者的肿瘤多集中于颈部淋巴结,然后顺序逐步扩散至腋下、胸腔、腹股沟的淋巴腺;最后漫蔓延到骨髓及其他远端器官, 步入晚期。
- 早期及晚期的何杰金淋巴瘤对治疗往往反应良好。八成或以上的患者都得到根治。
非何杰金淋巴瘤
- 非何杰金淋巴瘤的临床表现或病理特征方面都较典型何杰金淋巴瘤复杂和多元化。
- 从病理特征而言,目前有多种非何杰金淋巴瘤的亚型,主要分为三大类:
- B细胞淋巴瘤
- T细胞淋巴瘤
- NK / T细胞淋巴瘤
- 根据临床特征和表现,B 细胞淋巴瘤可以再分为两亚型:
- 低级别(Low-grade)或惰性(indolent)淋巴瘤或淋巴增生性疾病
- 低级别淋巴瘤是生长较为缓慢的肿瘤。即使没有接受治疗, 多数患者都可以存活 5-10 年之久。随着医学的进步,一些低级别淋巴瘤的亚型可以痊愈,或病程达到长时间缓解的机会也相对提升。
- 滤泡性淋巴瘤是最常见的低级别淋巴瘤。慢性淋巴细胞白血病 (chronic lymphocytic leukaemia,CLL)、套细胞淋巴瘤 (mantle cell lymphoma,MCL) 、边缘区 B 细胞淋巴瘤和华氏巨蛋白血症在香港并不常见。
- 高级别或恶性(High-grade/ aggressive)淋巴瘤
- 恶性淋巴瘤和高度恶性淋巴瘤恶化甚快;如未能接受适当治疗,患者可于数月间死亡。 使用当前的治疗方法,这类型的淋巴瘤治愈率很高。
- 弥漫性大 B 细胞淋巴瘤 (DLBCL) 是最常见的恶性淋巴瘤亚型。
- 另一种恶性的高级别 B 细胞淋巴瘤亚型是伯基特淋巴瘤 (Burkitt lymphoma)。
- 低级别(Low-grade)或惰性(indolent)淋巴瘤或淋巴增生性疾病
- 不同亚型的非何杰金淋巴肿瘤的病发率、流行病学、以及对治疗的反应都具差异,病情发展亦不像何杰金淋巴瘤般规律。
- 非何杰金淋巴瘤可发生在淋巴系统以外的组织(特别是 NK/T 细胞淋巴瘤患者),如鼻腔、 鼻咽、皮肤、肠道和中枢神经系统等。故非何杰金淋巴瘤也有「结内」(nodal)和「结外」 (extra-nodal)之分。
- 准确的病理分类对评估病情和制定治疗方案非常重要。
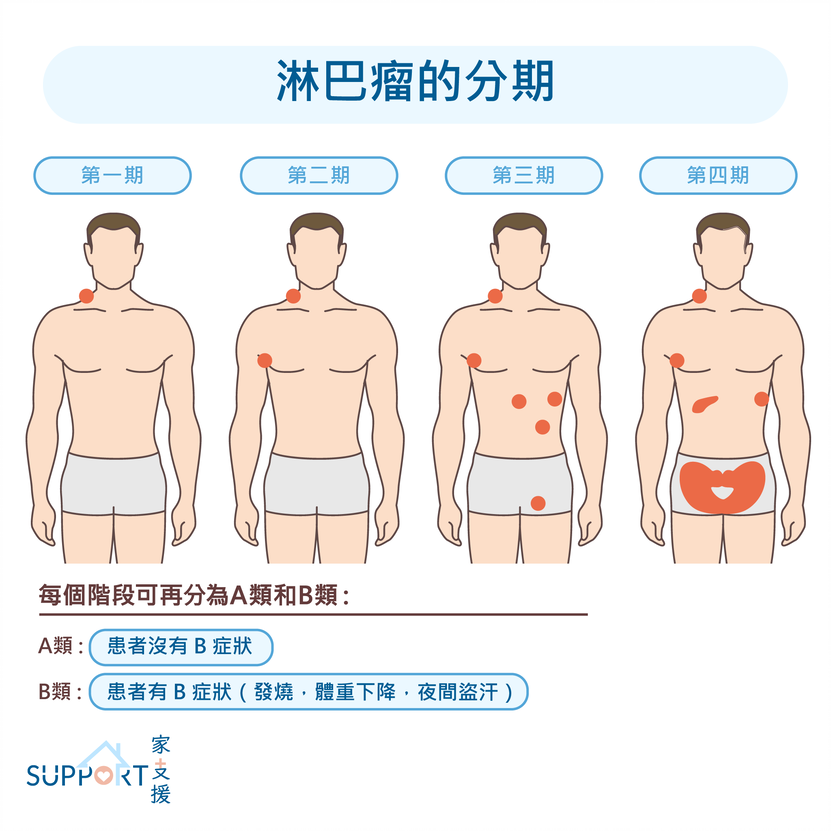
非何杰金淋巴瘤分期
1971 年 Ann Arbor 会议所建议的方案是最先采用于评估淋巴瘤的大小及扩散程度的系统,病情主要分为四期。第一及二期被视为早期,而第三及四期则被视为晚期。
- 第一期:体内只有一处发现淋巴肿瘤细胞。癌变细胞通常见于淋巴结, 但有时也会见于扁桃腺、胸腺、脾脏等其他淋巴系统组织。
- 第二期:体内至少有两个淋巴结有癌细胞,并集中于横隔膜上方或下方。
- 第三期:体内至少有两个淋巴结有癌细胞,处于横隔膜上下两方,癌细胞波及的范围较第二期为大。
- 第四期:淋巴瘤扩散到淋巴结、扁桃腺、胸腺或脾脏以外的组织,最常见于肝脏、骨髓、脑髓液或肺部。
除上述四个分期外,亦可额外就三大淋巴瘤症状(体重下降、发烧、夜间盗汗), 以 A 或 B 两个字母细分。 A 表示没有出现任何一个症状,B 则表示已经出现至少一种症状。
治疗
淋巴瘤不再是无法治愈的疾病。通过适当的治疗,大多数患者的病情都可以长时间得到缓解甚至治愈。单株抗体和化疗是治疗淋巴瘤的主要方法,疗效显著;偶然辅以放射治疗。
化疗
- 通过口服或静脉注输的抗癌药物,以消灭体内的癌细胞。例如:
- ABVD –Doxorubicin(多柔比星),Bleomycin,(博来霉素), Vinblastine(长春花碱)和 Dacarbazine(达卡巴嗪)
- AVD –Doxorubicin(多柔比星),Vinblastine(长春花碱)和 Dacarbazine(达卡巴嗪)
- BV + AVD –Brentuximab Vedotin(维布妥昔单抗) + AVD
- 升级 BEACOPP –Bleomycin(博来霉素),Etoposide(依托泊甙),Boxorubicin(多柔比星),Cyclophosphamide(环磷酰胺),Vincristine(长春新碱),Procarbazine(丙卡巴肼)和 Prednisolone(泼尼松龙)
- BrECADD –Brentuximab Vedotin(维布妥昔单抗),Etoposide (依托泊甙), Cyclophosphamide(环磷酰胺),Doxorubicin (多柔比星),Dacarbazine(达卡巴嗪)和 Dexamethasone (地塞米松)
- VEPEMB –Vinblastine(长春花碱),Cyclophosphamide(环磷 酰胺),Procarbazine(丙卡巴肼),Etoposide(依托泊甙), Mitoxantrone(米托葱醌),Bleomycin(博来霉素),和 Prednisolone(泼尼松龙)
- ChIVPP –Chlorambucil(苯丁酸氮芥),Vinblastine(长春花 碱),Procarbazine(丙卡巴肼),Prednisolone(泼尼松龙)
- CHOP –Cyclophosphamide(环磷酰胺),Doxorubicin(多柔 比星),Vincristine(长春新碱),Prednisolone(泼尼松龙)
- CVP –Cyclophosphamide(环磷酰胺),Vincristine(长春新 碱) ,Prednisolone(泼尼松龙)
- GCVP – Gemcitabine(吉西他滨),Cyclophosphamide(环磷 酰胺),Vincristine(长春新碱),Prednisone(泼尼松)
- 大部分以静脉注输或口服的化疗药物皆不能达到脑髓液以及脑部和脊髓周边的组织。要治疗扩散至这些位置的淋巴瘤,则需考虑运用鞘内化疗,直接注射化疗药物如 Methotrexate(甲氨蝶呤)和 Cytarabine(阿糖胞苷)至脑髓液。
- Bendamustine(苯达莫司汀)是一种较新式的化疗药物,与抗 CD20 单 株抗体一并使用,主要适用于低级别或惰性 B 细胞淋巴瘤或淋巴增生性 疾病如滤泡性淋巴瘤或套细胞淋巴瘤。较年长的患者对此化疗也有不错的耐受性。
- 化疗的常见副作用包括:
- 食欲不振
- 呕心
- 口腔溃疡
- 脱发
- 腹泻
- 因白血球下降而引致的病菌感染
类固醇治疗( Steroid therapy )
- 口服类固醇不但能治疗淋巴瘤,与化疗药物合用时更可减少不适症状、纾缓恶心。最常用的一种类固醇称为 Prednisolone(泼尼松龙)。
- 副作用包括:
- 消化不良,胃痛及胃溃疡
- 食欲提升
- 亢奋好动
- 难以入睡
- 血糖上升
- 感染风险增加
- 诱发潜在的肺结核病
- 激活潜在的乙型肝炎病毒(接受类固醇治疗前,所有乙型肝炎病毒带携者,都需要使用抗病毒药物)
- 骨质疏松
体外放射治疗(俗称「电疗」)
- 利用治疗机器所产生的高能量辐射,照射有关部位以歼灭肿瘤,同时减少对正常细胞的影响。
- 进行电疗前,治疗团队会使用电脑扫描(CT scan)、正电子扫描(PET scan)或磁力共振(MRI),仔细地量度和计算正确的辐射角度和剂量;亦会使用模具和头枕固定患者每次治疗的位置,并采用屏障保护身体其他部分免受不必要的辐射损害。电疗期间,医护团队可能会请患者短暂闭气,以集中辐射在癌细胞上,减少对其他健康组织的影响。
- 疗程为期数周,通常每周电疗五天,周末休息。患者接受电疗期间不会感到疼痛。纵使预备治疗、调教患者位置需时,但每次电疗只需数分钟。
- 放射治疗常见的副作用包括:
- 疲倦
- 治疗部位皮肤发红、起水泡和脱皮
- 其他的副作用则因应治疗的身体部位不同而有所差异。
现时治疗淋巴瘤,已不是单靠电疗或化疗。化疗和电疗有时会相继地使用,以提高某类淋巴瘤(例如 I 期或 II 期典型何杰金淋巴瘤)的缓解率。电疗亦有助控制症状如疼痛,治疗大型肿瘤和部分淋巴结复发的情况。
免疫治疗
免疫治疗是一种协助免疫系统辨认并杀死癌细胞的药物,适用于部分淋巴瘤患者。
使用这些具针对性的抗癌药物,不仅疗效更好,更能减低患处以外的伤害。
单株抗体
- 单株抗体附在淋巴瘤细胞上的特定细胞标记。
- 抗 CD20 单株抗体: Rituximab(利妥昔单抗)、Obinutuzumab(阿托珠单抗)、Ofatumumab(奥法妥木单抗)
- 注入体内后,Rituximab、Obinutuzumab 或 Ofatumumab 便会与大部分 B 淋巴细胞表面的 CD20 结合,通过人体免疫细胞、免疫因子和抗体所引发的免疫反应,促使 B 淋巴细胞死亡和溶解,消灭肿瘤
- 疗效良好
- 抗 CD20 单株抗体配合多种化疗药物运用,乃现代治疗 B 细胞淋巴瘤的重要措施
- 抗 CD20 单株抗体治疗和化疗亦可配合电疗一并使用
|
药物名称 |
适应症 |
|
Rituximab(利妥昔单抗) |
|
|
Obinutuzumab(阿托珠单抗) |
与化疗合并使用,适用以下患者:
|
|
Ofatumumab(奥法妥木单抗) |
|
- 使用方法:以静脉注输方式,需时数小时
- 常见副作用:注输相关的敏感反应(痕痒、发冷、发烧、恶心、出疹、疲倦和头疼)。严重反应包括:胸口痛、心跳加速、脸部和舌头肿胀、咳嗽、呼吸困难、晕眩或头晕、及感到要晕倒。
- Rituximab
- 使用方法:每次化疗疗程的首天进行静脉注输
- 另一剂量则以皮下注射方式,注射时间为五至七分钟
- Brentuximab Vedotin(维布妥昔单抗)
- 一种抗体药物复合物,包含抗 CD30 的单株抗体,附在一种叫做维多汀(vedotin) 的细胞毒素上
- 用于复发性 CD30 阳性(即带有 CD30 抗原)的典型何杰金淋巴瘤和间变性大细胞淋巴瘤(Anaplastic Large Cell Lymphoma)或其他 CD30 阳性的淋巴瘤。
- 这药物也可用于高风险、第三或第四期、或复发性典型何杰金淋巴瘤的一线治疗,取代「ABVD」治疗组合中的 Bleomycin(博来霉素)
- 这药物也可用于某些 T 细胞淋巴瘤作一线(一般与化疗合并使用) 或后线治疗。
- 使用方法:以静脉注输方式,通常每两或三周一次
- 常见副作用:神经受损、血细胞减少(增加感染风险、疲倦、容易瘀伤和流血)、疲倦、发烧、恶心和呕吐、感染、腹泻
- Polatuzumab vedotin(维泊妥组单抗)
- 一种抗体药物复合物,包含抗 CD79a 的单株抗体,附在一种叫做 vedotin 的化疗上
- 可用于复发性或难治性弥漫性大 B 细胞淋巴瘤患者,并与 Rituximab 和 Bendamustine 一并使用。
- 最新的研究证实,若于一线使用 Brentuximab Vedotin,能有效取代 R-CHOP 中的 Vincristine。
- 使用方法:以静脉注输方式,通常每三周一次
- 常见副作用:手脚麻痹或刺痛(周边神经病变)、血细胞减少(增加感染风险、疲倦、容易瘀伤和流血)、疲倦、发烧、食欲下降、 腹泻、非感染性肺炎
- 抗 CD9 单株抗体:Tafasitamab(单克隆抗体)、Loncastuximab tesirine(泰朗妥昔单抗)
- CD19 是一种附在 B 淋巴细胞表面的蛋白。
- Tafasitamab
- 属于一种抗体,与 Lenalidomide(来那度胺)合并使用以治疗复发性或对其他治疗已失效的弥漫性大 B 细胞淋巴瘤,适用于无法接受骨髓或血干细胞移植的患者。
- 使用方法:以静脉注输方式,通常首数月每周一次,然后每两周一次
- 副作用:注输期间出现敏感反应(发冷、脸红或呼吸困难)、血细胞减少(增加流血和严重感染的风险)、感到疲倦或虚弱、食欲不振、腹泻、咳嗽、发烧及四肢肿胀。
- Loncastuximab tesirine
- 一种抗体药物复合物,包含抗 CD19 的单株抗体,附在一种叫做 tesirine 的化疗上
- 可单独使用,适用于曾接受过至少两种治疗(不包括手术或电疗)的某些大 B 细胞淋巴瘤(包括弥漫性大 B 细胞淋巴瘤)患者。
- 使用方法:以静脉注输方式,每三周一次
- 常见副作用:肝功能异常、血细胞减少、感到疲倦、出疹、 恶心、肌肉和关节疼痛
- 严重副作用:感染;肺部、心脏周围或腹腔积水,血细胞非常低,阳光下出现非常严重的皮肤反应
- 抗 CD52 单株抗体: Alemtuzumab(阿仑单抗)
- 属于一种抗体,适用于小淋巴细胞淋巴瘤/慢性淋巴细胞淋巴瘤以及某些周边 T 细胞淋巴瘤。
- 使用方法:以静脉注输方式,通常每三周一次,为期 12 周
- 常见副作用:发烧、发冷、恶心、出疹及白血球非常低,增加严重感染的风险
- 严重但罕见的副作用:中风、头部和颈部血管撕裂
- 双特异性 T 细胞衔接抗体(Bispecific T-cell engagers,BiTEs)
- 可以附在两个不同靶点的新型抗体。注输入身体后,抗体的其中一部分会附在免疫 T 细胞上的 CD3 蛋白,另一部分则会附在淋巴瘤细胞上的靶点,例如 CD20 蛋白,以拉近这两种细胞的距离,有助免疫系统攻击淋巴瘤细胞。
|
药物名称 |
适应症 |
使用方法 |
|
Mosunetuzumab (莫妥珠单抗) |
复发性或对至少对两种治疗失效的滤泡性淋巴瘤 |
静脉注输,通常首三周每周一次,然后每三周一次 |
|
Epcoritamab ( 艾可瑞妥单抗 ) |
|
皮下注射,通常首三个月每周一次, 然后每月一次或两次 |
|
Glofitamab (格菲妥单抗) |
|
静脉注输,通常首三周每周一次,然后每三周一次 |
- 副作用:感到疲倦、肌肉或骨疼痛、出疹、发烧、恶心、腹泻及头疼
- 严重副作用:
- 注输相关的敏感反应(痕痒、发冷、发烧、恶心、皮疹、疲倦和头痛)
- 严重反应:胸口痛、心跳加速、脸部和舌头肿胀、咳 嗽、呼吸困难、晕眩或头晕及感到要晕倒
- 细胞因子释放症候群(Cytokine release syndrome):发高烧和发冷、肌肉无力、呼吸困难、血压低、心跳非常快、 头疼、恶心和呕吐、晕眩、头晕或意识混乱)
- 最常见于接受治疗后第一天
- 可达致严重程度,甚至致命
- 神经系统副作用(头疼、手脚麻痹或刺痛、晕眩或意识混乱、说话或理解事情出现困难、失忆、睡眠规律失常、颤抖、或癫痫发作)
- 严重感染
- 血细胞下降
- 肿瘤加剧(淋巴结疼痛或肿胀、胸口痛、咳嗽、呼吸困难、 肿瘤附近疼痛或肿胀)
- 注输相关的敏感反应(痕痒、发冷、发烧、恶心、皮疹、疲倦和头痛)
免疫检查点抑制剂
- 属免疫治疗的一种,透过抑制细胞程式死亡-1(Programmed Cell Death-1)简称 PD-1,可使患者自身的免疫细胞──T 细胞识别并杀死淋巴瘤细胞。
- 例如 Nivolumab (尼伏人单抗)和 Pembrolizumab(匹博利组单抗)。
- 它们对复发或难治性典型何杰金淋巴瘤患者最为有效。
- Nivolumab 合并化疗亦可作晚期(第三或第四期)典型何杰金淋巴瘤的一线治疗。
- Pembrolizumab 可用于已对其他治疗失效或复发性原发纵隔大 B 细胞淋巴瘤的患者。
- 使用方法:以静脉注输方式,一般每两、三或六周一次
- 副作用包括:疲倦、发烧、咳嗽、恶心、痕痒、皮疹、食欲不振、关节 痛、便秘、腹泻
- 罕见但严重的副作用:注输相关的敏感反应(发烧、发冷、脸红、出疹、 皮肤痕痒、晕眩、气喘和呼吸困难)、免疫系统反应(肺部、肠道、肝脏、制造荷尔蒙的腺体、肾脏或其他器官出现严重甚至致命的副作用)
免疫调节剂:Thalidomide(沙利度胺)和 Lenalidomide(来那度胺)
- 医学界认为这些药物透过影响免疫系统对抗某些癌症,但确切的运作机制尚未确定。
- 一般用在数种淋巴瘤的后线治疗。
- 可单一使用、或与 Rituximab 或 Tafasitamab 合并使用
- 使用方法:每天口服一次
- 副作用:白血球数量减少(增加感染风险)、神经病变(神经线受损引致痛楚)、增加血栓形成的风险(从腿部蔓延至肺部)尤其服用 Thalidomide 的患者
- Thalidomide 的副作用:头晕、疲倦和严重便秘
- 若于怀孕期间服用,会导致婴儿先天性严重缺憾
嵌合抗原受体 T 细胞(Chimeric Antigen Receptor T-cell therapy, CAR-T)治疗(一种细胞免疫治疗)
- 首先,患者的 T 细胞被「提取」或「培养」。患者的 T 细胞会进行「基因工程」或「被教育」以识别淋巴瘤细胞上的特定细胞标记(最常见的是弥漫性大 B 细胞淋巴瘤中的 CD19)。 「被教育」的 T 细胞(CAR-T 细胞)会被大量复制,再输回患者体内,以治疗淋巴瘤。
- 患者会先接受化疗以预备身体注输 CAR-T 细胞。
- 适应症:
|
药物名称 |
适应症 |
|
Axicabtagene ciloleucel 阿基仑赛 |
|
|
Tisagenlecleucel (替沙仑赛) |
|
|
Lisocabtagene maraleucel (利基迈仑赛) |
|
|
Brexucabtagene autoleucel (布瑞基奥仑赛) |
|
- 副作用:细胞因子释放症候群 (Cytokine release syndrome):发烧、 发冷、头痛、恶心和呕吐、呼吸困难、血压非常低、心跳非常快、肿胀、 腹泻、疲倦或无力和其他症状,神经系统副作用,如意识混乱、说话出现困难、癫痫发作、颤抖或神志改变)
- 严重副作用:严重感染、血细胞减少、免疫力减弱
标靶治疗
- 蛋白酶体(Proteasome)抑制剂:Bortezomib(硼替佐米)
- 这药物阻断细胞里的酶复合体分解负责掌控细胞分裂的蛋白。
- 有助治疗一些非何杰金淋巴瘤的种类。
- 使用方法:以静脉注输或皮下注输方式,每周两次,疗程为两周, 然后暂停一段时间
- 副作用:血细胞减少(增加感染风险、疲倦、容易瘀伤和流血)、 恶心、食欲不振、神经受损
- 组织蛋白乙醯转移酶(Histone deacetylase,HDAC)抑制剂: Belinostat(贝利司他)
- 透过影响与染色体互动的组织蛋白(histone),从而干扰活跃于癌细胞里的基因
- Belinostat 适用于治疗周边 T 细胞淋巴瘤(属非何杰金淋巴瘤的一种),用于曾接受最少一种治疗。
- 使用方法:以静脉注射方式,每天一次,疗程为期连续五天,每三周重覆一次
- 常见副作用:恶心、呕吐、疲倦、贫血(乏力)
- 酪氨酸蛋白激酶(Bruton tyrosine kinase,BTK)抑制剂
- 酪氨酸蛋白激酶(BTK)是一种蛋白,有助淋巴瘤细胞(B 细胞) 生长和生存。酪氨酸蛋白激酶抑制剂有助治疗一些 B 细胞非何杰金淋巴瘤。
- 使用方法:以口服方式,每天一次或两次
|
药物名称 |
适应症 |
|
Ibrutinib(依鲁替尼) |
|
|
Acalabrutinib(阿卡替尼) |
|
|
Zanubrutinib(泽布替尼) |
|
|
Pirtobrutinib(吡托布替尼) |
|
- 常见副作用:头痛、腹泻、瘀伤、感到疲倦、肌肉和关节痛、咳嗽、皮疹及血细胞减少
- 较少见副作用:流血、感染、心律不正(如心房颤动)及皮肤或其他癌症风险增加
- BCL-2 抑制剂:Venetoclax(维奈托克)
- 通常与抗 CD20 药物合并使用
- 使用方法:以口服方式,每天一次
- 常见副作用:血细胞减少(增加感染风险、疲倦、容易瘀伤和流血)、腹泻、恶心、上呼吸道感染、咳嗽、肌肉和关节疼痛及水肿
- 磷酸肌醇 3-激酶(Phosphatidylinositol 3-kinase,PI3K)抑制剂: Duvelisib(杜韦利西布)
- 磷酸肌醇 3-激酶(PI3K)蛋白家族在细胞中负责发送信号,从而 影响细胞生长。磷酸肌醇 3-激酶(PI3K)抑制剂有助治疗某些非 何杰金淋巴瘤。
- Duvelisib 适用于小淋巴细胞淋巴瘤的后线治疗。
- 使用方法:以口服方式,每天两次
- 常见副作用:腹泻、发烧、疲倦、恶心、咳嗽、非感染性肺炎、腹痛、关节/肌肉痛、皮疹、红血球减少(贫血)、某些 白血球减少(嗜中性白血球低下症)
- 罕见但严重的副作用:肝脏受损、严重腹泻、非感染性肺炎、严重敏感反应及严重皮肤副作用
- EZH2 抑制剂:Tazemetostat(他泽司他)
- EZH2 是一种称为甲基转移酶(methyltransferase)的蛋白,有助癌细胞生长。
- 尝试过其他治疗后,Tazemetostat 可用于治疗 EZH2 基因突变阳性的滤泡性淋巴瘤患者。
- 在没有其他更好的治疗方案的前提下,Tazemetostat 可用于治疗 EZH2 基因突变阴性的滤泡性淋巴瘤患者。
- 使用方法:以口服方式,每天两次
- 常见副作用:骨骼和肌肉疼痛、感到疲倦、恶心、腹痛及感冒症状
- 增加患上一些血液肿瘤的风险
- 核输出(Nuclear export)抑制剂:Selinexor(塞利尼索)
- 细胞核包含大部分细胞制造蛋白所需的部分,因而让细胞发挥其功 能和生存。一种称为 XPO1 的蛋白协助从细胞核运送其他蛋白至细胞其他部分,确保细胞正常运作。
- Selinexor 有阻断 XPO1 蛋白的功能,因此淋巴瘤细胞再不能运送蛋白至细胞核外,淋巴瘤细胞因而死亡。
- Selinexor 用以治疗复发性、或至少对两种治疗失效的弥漫性大 B 细胞淋巴瘤。
- 使用方法:在每周的第一和第三天,以口服方式服用
- 常见副作用:感到疲倦、恶心、腹泻、食欲不振、体重下降、呕吐、便秘及发烧
- 严重的副作用:血小板减少(容易瘀伤和流血)、白血球减少(增加感染风险)、血液中钠质减少(抽筋和抽搐)、感染、晕眩及更严重的肠胃副作用
对症下药
- 必需据淋巴瘤的亚型、病情和分期等,以及病人的状况和意愿制定合适的治疗方案。
何杰金氏淋巴瘤
- 早期(第一期或第二期)何杰金淋巴瘤可以化疗(例如 AdriamycinBleomycin-Vinblastine-Dacarbazine = ABVD 组合化疗)或配合放射治疗的组合治疗。请注意,Brentuximab vedotin 可以取代 Bleomycin。
- 先接受二至四次化疗
- 肿瘤巨大的患者,可于受累部位再接受放射治疗。
- 较难治的患者——例如肿瘤巨大、肿瘤涉及到最少三处淋巴结、扩散至淋巴结以外组织或呈现 B 症状,可能会使用更密集的化疗,例如四至六次 ABVD 组合化疗。
- 如果患者因身体状况而不能接受化疗,单一放射治疗可作治疗方案。
- 单株抗体 Rituximab 可与化疗一并使用。
- 可治愈八至九成以上患者,疗效显著。
- 可大幅减少治疗本身的风险及其后遗症。
- 对于没有 B 症状的早期结节样淋巴细胞为主型何杰金淋巴瘤患者而言,肿瘤部位接受放射治疗,通常是唯一所需的治疗。另外一些患 者则会先接受密切观察,待症状出现才展开治疗。
- 后期(第三期或第四期)何杰金淋巴瘤患者:接受多种化疗药物(例如 ABVD 或改良了的 BEACOPP),或加上放射治疗及/或 Rituximab
- 目前所采用的化疗方案非常有效
- 一些没有 B 症状的患者可能会接受单一 Rituximab 治疗。
- 约六至七成的患者可根治病情。
非何杰金氏淋巴瘤
- 非何杰金淋巴瘤的治疗方案主要根据淋巴瘤类型来制定,较复杂和多样化。
- 惰性或低级别 B 细胞淋巴瘤
- 确诊时多数属于晚期,病情进展缓慢。随着医疗进步,大多数亚型患者的缓解期得以延长,甚至根治病情。
- 抗 CD20 单株抗体药物配合化疗组合:CHOP [Cyclophosphamide-Doxorubicin (Hydroxydaunorubicin)- Vincristine-Prednisolone= CHOP](合称为 R-CHOP),每三周一次,为现时的主要治疗方法。
- 没有症状的患者可接受抗 CD20 单株抗体药物的单一治疗。
- 有时候以放射治疗缩小淋巴瘤,纾缓症状。
- 在少数情况下,会以手术移除受影响的器官,例如伯基特淋巴瘤 (Burkitt lymphoma)、脾脏边缘区 B 细胞淋巴瘤、非胃黏膜相关淋巴组织淋巴瘤。
- 恶性或高级别 B 淋巴瘤:
- 病情发展迅速,患者必需尽早接受治疗。
- 主要采用六至八次化疗疗程
- 若肿瘤为弥漫性大 B 细胞淋巴瘤,患者可接受 Rituximab 与化疗 CHOP 的组合[Cyclophosphamide-Doxorubicin (Hydroxydaunorubicin)-Vincristine -Prednisolone= CHOP] (合称为 R-CHOP)。在 R-CHOP 之上,或会加上抗体药物复合物 (polatuzumab vedotin)。医生也会考虑其他化疗和 Rituximab 的治疗方案。
- 脑部或脊髓位置复发风险较高的病人也会接受化疗注输入脊髓液的 治疗(称为鞘内化疗);另一方案是以静脉注输高剂量的 Methotrexate(胺甲蝶呤),此药可以渗入至脊髓液。
- 滤泡性淋巴瘤患者除了 R-CHOP 外,另一治疗选项为免疫治疗药物 Lenalidomide 及单株抗体药物一并使用。
- 至于慢性淋巴细胞白血病/小淋巴细胞淋巴瘤,最常用的一线治疗 方案包括标靶治疗——酪氨酸蛋白激酶(BTK)抑制剂例如依鲁替尼、Acalabrutinib 或 Zanubrutinib,或 BCL-2 抑制剂 Venetoclax,联合单株抗体药物 Obintuzumab 或 Rituximab,或与另一标靶药合并使用。
- 套细胞淋巴瘤或会使用其他化疗组合,例如 LyMA、NORDIC、 TRIANGLE、Hyper-CVAD。有时候治疗亦会包括其他种类的药物,例如标靶药物 Acalabrutinib 或 Bortezomib,或免疫治疗药物 Lenalidomide。如果病人对初始的治疗反应良好,骨髓或血干细胞移植或许是一个合宜的方案。患者于骨髓或血干细胞移植后, 一般会合并使用标靶治疗(BTK 抑制剂)和 Rituximab 数年。
- 有时候,如果淋巴瘤只局限在身体的某个范围,患者于接受化疗后,会接受放射治疗。若化疗前淋巴结肿瘤十分巨大,亦可能会先采用放射治疗,后化疗的方案。放射治疗常用于淋巴结巨大的淋巴瘤患者,以纾缓症状;以及身体状况不宜使用化疗的患者。
- 一般而言,约七至八成早期非何杰金淋巴瘤患者可得到根治。
- 晚期的患者则约有三至五成痊愈。
- T 细胞或 NK/T 细胞淋巴瘤
- 治疗更为复杂,通常涉及组合化疗,例如 CHOP、CHOEP、 EPOCH、CHP(若淋巴瘤细胞呈 CD30 蛋白阳性,会加上抗体药物复合物 Brentuximab vedotin)、或 HyperCVAD 与高剂量 Methotrexate 和 Cytarabine 轮流使用。
- 由于这类淋巴瘤有扩散至脑部和脊髓的风险,或会使用鞘内注输化疗药物如 Methotrexate。
- 若患者身体状况未能承受密集化疗,可以考虑单一化疗或单一免疫治疗。
- 如果淋巴瘤只局限在一个范围,可考虑采用放射治疗。
- 极少数情况下,患者会进行手术移除受影响的器官,例如肠病变相关 T 细胞淋巴瘤(Enteropathy-associated T-cell lymphoma)和间变性大细胞淋巴瘤(Anaplastic Large Cell Lymphoma)。
- 有些医生建议,初始治疗后再开展为期两年的维持治疗,有助减低复发风险。如反应良好,可考虑高剂量化疗和接续的骨髓或血干细胞移植。
- 这些淋巴瘤患者应在具有专业知识的医院进行治疗。
- 如果淋巴瘤与某种感染源头相关,可考虑使用抗感染药物。
复发性或难治性淋巴瘤
- 一般而言, 低级别非何杰金淋巴瘤不会痊愈。大部分患者接受治疗后一段时间,淋巴瘤会再次生长,令病情复发。长期额外治疗以控制淋巴瘤往往会令患者感到不适。因此,医生会建议一些低级别淋巴瘤患者观察和等待——定期进行检查和化验以监察淋巴瘤,而非立刻展开额外治疗;特别是症状轻微、只有淋巴结稍微肿胀的患者。有些患者甚至从来不需要接受治疗。尽管一些患者会接受治疗,也可能经过多年观察,才需要接受治疗。
- 一旦淋巴瘤复发,可考虑以下治疗单一或合并使用:
- 化疗——采用未有用过的药物,通常比之前用过的药物更强效。治疗可能会包括 Rituximab。
- 标靶治疗和免疫治疗——可考虑未有用过的药物。
- 放射治疗——若淋巴瘤复发,影响一堆淋巴结,可考虑用放射治疗以纾缓症状。
- 骨髓或血干细胞移植
- 嵌合抗原受体 T 细胞(CAR-T)治疗
- 骨髓或血干细胞移植
- 先利用高剂量或「骨髓尽除式」的化疗,甚或加上放射治疗,来清除体内仍残存的淋巴瘤细胞。如果淋巴瘤对化疗反应不佳,骨髓或血干细胞移植的疗效一般都欠佳。
- 然后植入来自患者本身或他人例如兄弟姊妹、没有血缘关系的捐赠者或脐带血的骨髓或血干细胞。捐赠者的组织类别必须尽可能与患者相近,以避免因移植而出现的严重并发症。
- 在自体造血干细胞移植中,需于几周前分数次预先收集患者自身的干细胞。这些细胞会在患者接受治疗(高剂量化疗或加上放射治疗)期间遭冷藏,然后透过静脉注输给予患者。
- 自体造血干细胞移植最常用于复发性淋巴瘤及对化疗有反应,从而达到二次缓解的患者。
- 异体造血干细胞移植仅在极少数病例中进行。一般而言,在治疗何杰金淋巴瘤时,如果自体造血干细胞移植无法控制病情,才会考虑异体造血干细胞移植。
- 此治疗风险较高。
- 嵌合抗原受体(CAR-T) 细胞疗法
- 适用于复发性或难治性、经过至少两线治疗,肿瘤依然继续生长的 CD19 阳性弥漫性大 B 细胞淋巴瘤或原发纵隔大 B 细胞淋巴瘤患者。
- 这治疗也可用于某些的低级别 B 细胞淋巴瘤,例如对多线化疗难治的滤泡性淋巴瘤。
- 这项治疗应在专业的医疗机构内完成。
- 免疫检查点抑制剂
- Nivolumab 和 Pembrolizumab 对进行过自体造血干细胞移植后复发的典型何杰金淋巴瘤患者非常有效。
治疗期间的护理
开展治疗之前,医生会先向患者讲解治疗的程序、风险和副作用。此外,年轻患者如计划生育,应在开始治疗前与医生讨论有关生育和受孕的问题。医生会 转介患者给有关方面的专科医生,进一步根据患者的情况提供建议和方法来保持生育能力。
接受治疗期间,患者应:
- 遵从医生指示按时服药及覆诊
- 均衡饮食
- 适量的运动和休息
- 注重个人卫生
- 保持房间、衣物和用具等清洁
- 切勿食用未经煮熟的食物
- 减少到人烟稠密的公共场所、避免接触患感冒或其他传染病的亲友
预防
大多数患有淋巴癌的病人都不具高危因素,故现时除了预防感染乙型肝炎、丙型肝炎和人类免疫缺乏病毒外,并没有预防淋巴癌的具体方法。
参考资料
美国国家综合癌症网络指南:淋巴癌
美国国家综合癌症网络病人指南:淋巴癌
医院管理局香港癌症资料统计中心:2022年血液恶性肿瘤统计数字
感谢香港大学李嘉诚医学院医科生林天颂先生( M23 )、曾瀚霆先生( M23 )及香港大学内科学系乔夏利医生撰写及审阅本页内容。
最后更新日期:2025年1月26日

