子宮內膜癌
引言
根據香港癌症資料統計中心於2022年公佈的最新數字,子宮內膜癌是香港第四位最常見的女性癌症,佔女性患癌的6.6%。2022年共有1,188宗新症,平均每56人,就有1人患上子宮內膜癌。發病年齡的中位數為57.5歲。
子宮內膜癌在本港致命癌症中居第十一位 。在2022年,子宮內膜癌導致109人死亡,佔癌症死亡總數的1.7% 。
甚麼是子宮內膜癌?
子宮是女性的生殖器官之一,呈倒置的梨形,位於下腹骨盤腔內。子宮左右兩邊各連接輸卵管和卵巢,下則連接子宮頸和陰道。
子宮主要由三層組成:子宮內膜(內層)、子宮肌層(肌肉中層)和子宮膜(外層)。子宮內膜由無數微絲血管組成,內膜的主要功能是提供合適的環境孕育胚胎。卵巢分泌的女性荷爾蒙(雌激素和黃體酮)是維持子宮內膜健康生長的關鍵因數,當其分泌失調時,患上子宮內膜癌的風險便會增加。
子宮內膜癌是從內膜生長的腫瘤;到中後期,癌細胞會擴散到子宮附近的結構,亦有機會經淋巴和血液擴散到肝臟、骨骼等器官,影響其功能。
高危因素
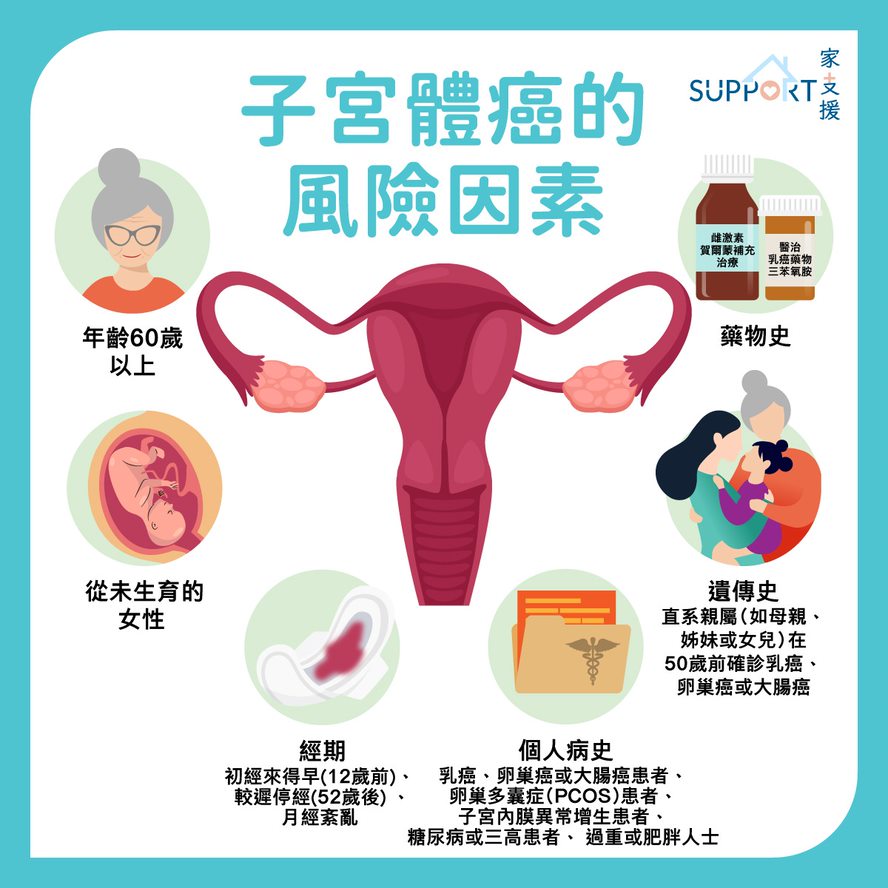
- 年齡
- 60歲以上, 特別是停經後的女性
- 經期
- 初經早(12歲前)
- 較遲停經(52歲後)
- 月經紊亂
- 從未生育的女性
- 遺傳史
- 直系親屬(如母親、姊妹或女兒)在50歲前確診乳癌、卵巢癌或大腸癌
- 個人病史:
- 過重或肥胖人士
- 乳癌、卵巢癌或大腸癌患者
- 卵巢多囊症(Polycystic ovarian syndrome,PCOS)患者
- 子宮內膜異常增生患者
- 糖尿病或三高患者
- 藥物史
- 曾長期單一服用雌激素賀爾蒙補充治療(Estrogen-only hormone replacement therapy,HRT)
- 曾服用醫治乳癌藥物Tamoxifen(三苯氧胺)
病徵
子宮癌患者通常出現不正常的陰道出血。若及早求醫,多數患者皆仍屬於早期。
- 早期:
- 停經前: 陰道異常出血、經血過多、經期長而頻密
- 停經後: 突然再出血、陰道出現異常分泌物
- 後期:
- 下腹痛或腹脹
- 性交或小便時骨盤腔疼痛
- 大便習慣改變(例如:便祕)
- 陰道出血
- 體重下降
- 呼吸困難
診斷
初步診斷
- 骨盤腔檢查
- 醫生會以手指或窺器(俗稱「鴨咀鉗」)觀察外陰、陰道及子宮頸是否有異常情況。
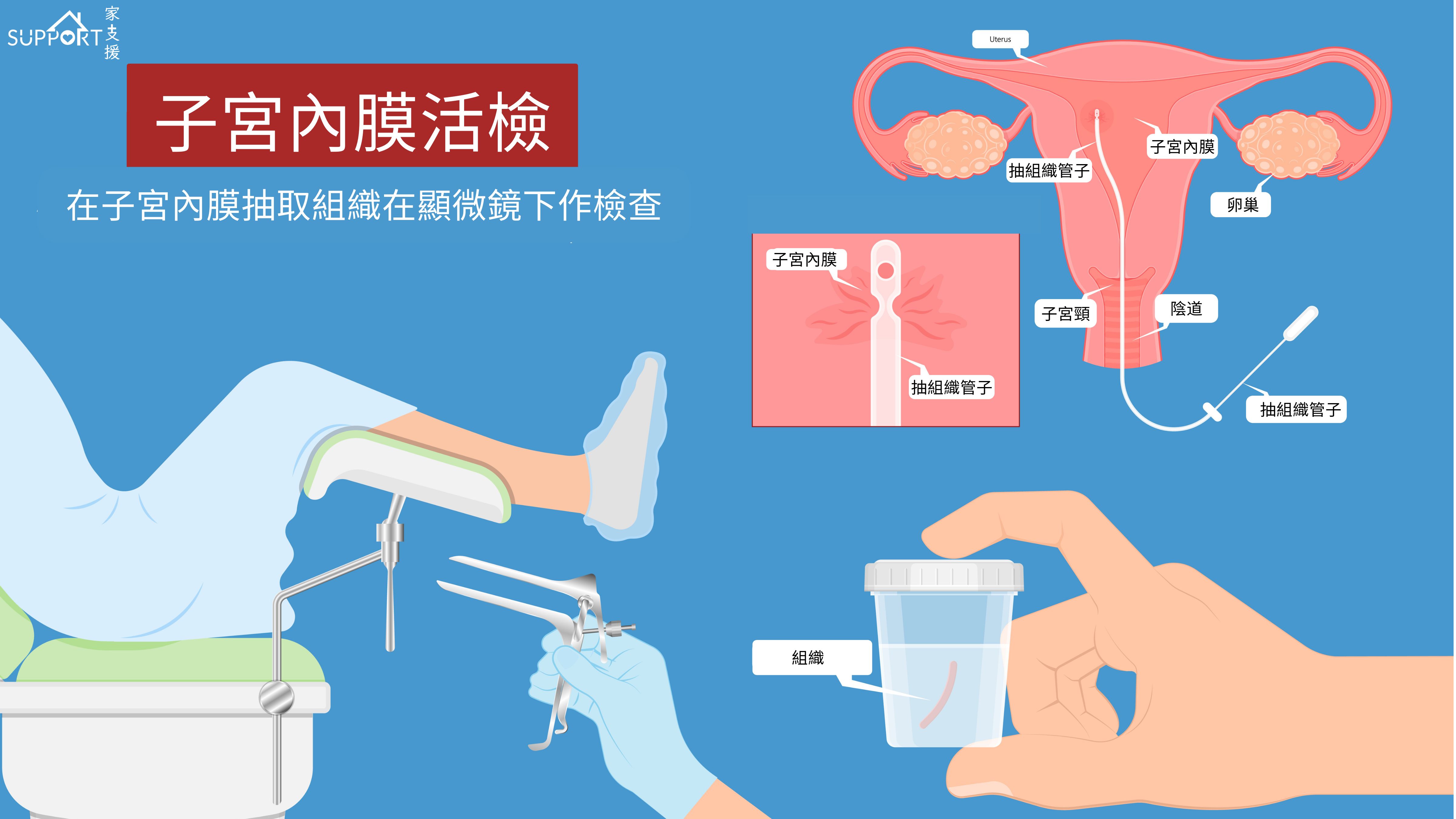
- 子宮內膜活檢
- 經窺器伸幼管入子宮吸取小片子宮內膜,並於顯微鏡下觀察組織細胞,來確認是否存有癌細胞以及其類型。
- 超聲波掃描
- 超聲波能檢查子宮內膜厚度,有助診斷絕經後的婦女。
- 如果絶經後婦女的子宮內膜厚於正常,便需要接受進一步檢查。
- 超聲波對於未收經的婦女功用不大,因為其子宮內膜會隨著排卵/月經週期而改變。
- 陰道超聲波:醫生會把管狀超聲波儀器放入陰道,來檢查子宮及下陰情況。若病人不能進行陰道超聲波,則會改用腹部超聲波。

圖:陰道超聲波
- 子宮鏡(Hysteroscopy)及活組織檢查或刮宮
- 局部或全身麻醉下,醫生會將頂端帶光源鏡頭的子宮鏡經陰道放入子宮,抽取子宮內膜活組織。可疑的組織也會被一併抽取,並由病理學家於顯微鏡下觀察組織細胞,來確認是否存有癌細胞以及其類型。
醫生在斷定病者患子宮內膜癌後,便會透過體檢、驗血、X光檢查及各種掃描進一步檢查癌細胞擴散的範圍,確定子宮內膜癌的分期。
進一步診斷
- 電腦掃描(CT Scan)
- 通過靜脈注入顯影液,拍攝骨盤腔各種角度的X光片,再用電腦合成橫切面的影像,檢查癌細胞擴散的範圍。
- 磁力共振掃描(MRI)
- 通過掃描骨盤腔檢查癌細胞有否入侵子宮內膜和肌層、附近軟組織如淋巴結等,評估癌細胞入侵的程度。
- 上腹部超聲波掃描
- 通過超聲波儀掃描上腹位置,檢查肝臟等器官是否有擴散癌細胞 。
- 胸部 X 光片或胸腔電腦掃描
- 檢查是否有癌細胞轉移到肺部或胸腔內壁
- 驗血-腫瘤指標CA-125
- 有些患者的子宮體癌細胞會在血液中分泌名為CA-125的蛋白質腫瘤指標。
- 治療前,若CA-125 較正常水平高,便可用以檢視治療成效及監察癌症。
- CA125 並不能診斷子宮內膜癌,所以應在諮詢醫生的建議後才作檢查
分期
根據國際婦產科聯盟(FIGO)的標準,子宮內膜癌的程度分為以下四期:
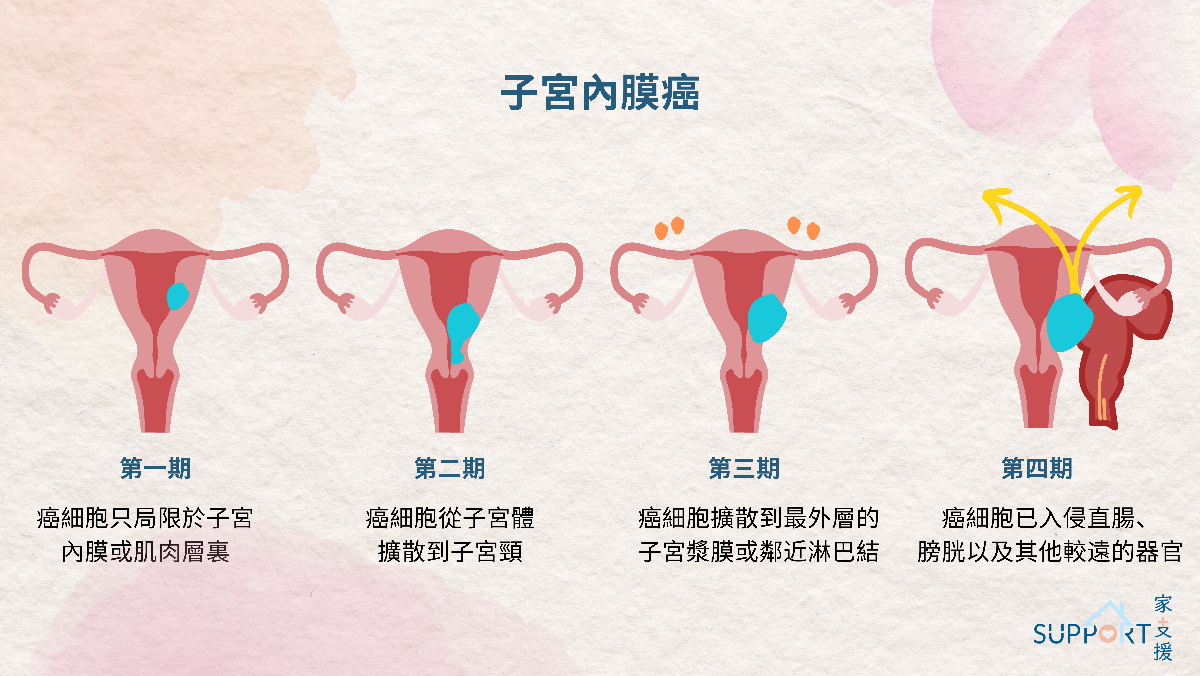
- 第一期
- 癌細胞只生長於子宮內膜或肌肉層裏
- 第一期A:癌細胞生長於子宮內膜或少於一半的肌肉層
- 第一期B:癌細胞擴散到一半或以上的肌肉層
- 第二期
- 癌細胞從子宮體擴散到子宮頸,但只局限於子宮內
- 第三期
- 癌細胞已擴散到骨盆腔裏
- 第三期A:癌細胞擴散到最外層的子宮漿膜、輸卵管或卵巢
- 第三期B:癌細胞擴散到子宮隔壁或陰道
- 第三期C(一):癌細胞擴散到盤骨的淋巴結
- 第三期C(二):癌細胞擴散到大動脈旁的淋巴結
- 第四期
- 癌細胞已入侵直腸、膀胱以及其他較遠的器官
- 第四期A:癌細胞擴散到直腸、膀胱粘膜
- 第四期B:癌細胞擴散到腹股溝的淋巴結,以及較遠的器官如骨骼或肺部
等級
等級是形容癌細胞分化的指標,能預測擴散的速度。
有別於正常細胞,癌細胞不能正常分化,因此醫生能把抽取的活化細胞放在顯微鏡下斷定等級。
- GX:醫生未能斷定其等級
- G1:癌細胞分化程度理想
- G2:癌細胞分化程度中等
- G3:癌細胞分化程度較差
治療
現時主要採用切除手術和放射治療醫治早期子宮內膜癌。兩種治療方式可以單一或同步進行。早期子宮內膜癌的治癒率更可達九成以上。
全子宮切除手術
- 子宮內膜癌的首選治療方法
- 手術範圍:切除子宮、子宮頸、輸卵管、卵巢、有時包括部分陰道與附近的組織和淋巴以進行化驗,從而確定癌腫的類別及擴散範圍。
- 切除子宮的方法有以下四種:
- 開腹(Abdominal Hysterectomy)
- 經陰道(Vaginal Hysterectomy)
- 腹腔鏡(Laparoscopy)
- 機械臂協助 (Robot-assisted)
- 若癌症只屬早期,全子宮切除手術已足夠。不過,如化驗結果證實癌細胞分化程度較差或已深入子宮肌肉或子宮頸,則須在切除手術後輔以放射治療及/或化療,以減低復發的風險。除輔助放射治療外,有需要時醫生或會建議患者接受輔助化療。
- 手術切除的風險包括:麻醉風險、術後感染、膀胱或腸道受損(機率低於12%)、輸尿管受損、傷口癒合問題、更年期症狀、術後的脹氣感等。
放射治療(香港慣稱「電療」,內地簡稱「放療」)
- 對於某些早期子宮內膜癌病人,特別是那些有局部復發風險因素的病人,手術後可以考慮接受放射治療結合化療。
- 另外,電療可用於晚期子宮內膜癌患者來控制症狀,或無法進行全子宮切除手術的病人。
- 治療方法:用高能量輻射消滅癌細胞
1. 體外放射治療
- 利用直線加速器發出輻射線照射病發部位及盤腔,殺死腫瘤細胞。
- 對於子宮內膜癌的治療,體外放射治療(External beam radiation therapy,EBRT)通常每星期五次,為期五至六星期。
- 放射治療的模擬過程中,病人需仰臥及保持靜止。過程中將使用支架確保病人在每次治療中的位置相同,然後進行電腦掃描來擷取盆腔的詳細影像。這些影像有助醫生作電療計劃,確保輻射精確瞄準腫瘤細胞,同時保護周圍健康組織。
- 短期副作用:指在電療期間或電療完兩至三星期所出現的副作用,包括皮膚泛紅、疲倦、肚瀉、小便赤痛、作悶等。
- 中長期副作用:指在療後數月或數年後出現的副作用,包括陰道縮短或變窄、干澀、有疼痛感、或出現分泌,低風險但嚴重的副作用包括腸黏連(腸塞)、電療性腸道發炎、膀胱炎、膀胱肌肉活躍症(容易急尿)。
2. 近距離放射治療(體內放射治療)
- 用於術後作輔助治療,可以在手術後單獨進行,或在體外放射治療 (EBRT)之後進行。
- 近距離放射治療(體內放射治療)是在局部麻醉下將放射發射管放入陰道內。這種方法是在之前的腫瘤部位給予高劑量的輻射,同時可保護健康組織。
- 副作用:
- 輻射線會影響陰道、膀胱及直腸
- 其他可能出現的副作用包括陰道縮短、變窄、乾燥、疼痛或分泌物增加。其他較罕見但具潛在嚴重風險的併發症包括腸間粘連、炎症性腸病、膀胱炎和膀胱過度活躍。
化療
- 化療用於高復發風險的病人。就早期子宮內膜癌而言,化療可以在手術後,不論是否結合放射治療的情況下進行,以降低局部復發風險。
- 在晚期或復發的子宮內膜癌中,化療可以減小腫瘤大小,減慢生長速度和緩解症狀。適合病人亦可考慮結合化療和免疫治療或標靶治療。
- 兩種常用的化療藥物組合,包括 Carboplatin(卡鉑)與Paclitaxel(紫杉醇),以及Cisplatin(順鉑)與Doxorubicin(多柔比星)。
- 副作用一般只見於治療期間,過後會逐漸消退。包括疲倦、抵抗力弱、噁心、食慾不振、脫髮等。Doxorubicin的副作用涉及心臟,Cisplatin可能影響腎臟,Paclitaxel則或會影響神經,令手腳麻痹、刺痛。
免疫治療
- 免疫檢查點抑制劑是一種免疫治療藥物,通過針對免疫細胞和癌細胞上的蛋白質來幫助身體對抗癌症。這些蛋白質稱為檢查點,可以防止免疫系統攻擊癌細胞。T 細胞上的 PD-1 與癌細胞上的 PD-L1 結合,發送抑制信號以停止攻擊。類似Pembrolizumab(匹博利組單抗)和Nivolumab(尼伏人單抗)的藥物阻斷這種結合作用,使 T 細胞能夠摧毀癌細胞。
- 可能出現的副作用:感覺疲倦或虛弱、發燒、咳嗽、惡心、瘙癢和皮疹、 食慾不振、肌肉或關節疼痛、呼吸急促、便秘或腹瀉。
- 較少見但相對嚴重的副作用:輸注反應(發燒、發冷、臉部潮紅、皮疹、 發癢的皮膚、頭暈、喘鳴和呼吸困難)、自身免疫反應(肺部、腸道、肝臟、激素分泌腺、腎臟、皮膚或其他器官,出現嚴重甚至危及生命的問題)
Pembrolizumab(匹博利組單抗)
- Pembrolizumab可用於晚期子宮內膜癌:
- 可與 Carboplatin和Paclitaxel 結合使用,然後單獨使用Pembrolizumab,用於成 人原發性晚期或復發性子宮內膜癌病人
- 適用於高度微衛星不穩定(Microsatellite instability,MSI-H)的病人
- 適用於錯配修復基因缺陷(Mismatch repair gene defects,dMMR)的病人
- 有效治療高腫瘤突變負荷(High tumor mutational burden,TMB-H)的病例
- 可與 Lenvatinib(樂伐替尼)結合用於無錯配修復基因缺陷的晚期子宮癌
- 使用方式:每三至六星期一次靜脈注射
Dostarlimab(多達利單注射液)
- Dostarlimab 多可用於晚期子宮癌:
- 一線治療:與 Carboplatin 和 Paclitaxel 結合使用,然後用Dostarlimab 維持,用於錯配修復基因缺陷或高度微衛星不穩定癌細胞
- 二線治療:化療後單獨用於錯配修復基因缺陷癌細胞
- 使用方式:起初每三星期一次靜脈注射,然後改為每六星期一次
標靶治療
- 標靶治療可能單獨使用,或與其他治療結合使用於指定的晚期子宮內膜癌病人
|
標靶治療 |
適應症及使用方式 |
|
貝伐珠單抗 (Bevacizumab) |
|
|
樂伐替尼 (Lenvatinib) |
|
|
拉羅替尼 (Larotrectinib) 或恩曲替尼 (Entrectinib) |
|
|
曲妥珠單抗 (Trastuzumab) |
|
|
Trastuzumab deruxtecan |
|
荷爾蒙治療
- 荷爾蒙治療有時會跟化療結合用於晚期或復發的子宮內膜癌。荷爾蒙治療通常適用於轉移性低分野性的子宮內膜癌,較理想的是癌症體積較低或腫瘤生長緩慢的病人
- 荷爾蒙治療的種類:
- 黃體酮(黃體素的人造版本)例如醋酸甲羥孕酮 (Medroxyprogesterone)、甲地孕酮、由子宮環釋放出的左炔諾孕酮
- 泰莫西芬(Tamoxifen)
- 黃體荷爾蒙刺激素(LHRH)或促性腺激素釋放荷爾蒙(GnRH)的促效劑激動劑,例如戈舍瑞林(Zoladex)、亮丙瑞林(Enantone)
- 芳香環轉胺酶抑制劑,例如來曲唑(Femara)、阿那曲唑 (Arimidex)、依西美坦(Aromasin)
- 氟維司群(Faslodex)
- 副作用:潮熱、夜間盜汗、體重增加、抑鬱惡化、糖尿病患者血糖水平升 高、陰道乾燥、關節和肌肉疼痛、骨質疏鬆症、罕見但嚴重的血栓形成
預防
- 生育
- 曾生育的女性的女性荷爾蒙比例於保護子宮內膜較理想,因此患上子宮體癌的風險較低。
- 餵哺母乳
- 女性哺乳期間,雌性荷爾蒙會減少,子宮體受雌性荷爾蒙的影響較少, 因而患子宮體癌的風險比較低。
- 餵哺母乳的時間越長,患上子宮體癌的風險也會較低。
- 定期月經
- 對於那些很久也沒有月經的婦女,子宮內膜會比較厚,令子宮內膜增生及子宮癌的機率增加。
- 故這些女性應該服用荷爾蒙,例如綜合口服避孕藥或含體酮素的避孕藥,協助子宮內膜脫落,使月經週期穩定。
- 月經流量過多或子宮內膜增生的患者,可考慮服用口服體酮素避孕藥或使用含體酮素的內環避孕器。
- 飲食
- 注意均衡飲食
- 多進食高纖食物
- 少進食高脂、高鈉、高糖的食物
- 少進食紅肉、加工、醃製食品或酒精
- 林奇綜合症患者可考慮預防性的子宮 +/- 卵巢切除
- 其他
- 定期運動
- 體重控制
- 控制糖尿病、高血壓、膽固醇
參考
美國癌症協會:子宮內膜癌
NCCN Guidelines:子宮癌 Version 1.2025
NCCN Guidelines for Patients:子宮癌 2023
感謝香港大學李嘉誠醫學院醫科生李卓謙先生(M25)、 謝咚頤小姐 (M25)及香港大學婦產科學系謝嘉瑜醫生撰寫及審閱本頁內容。
最後更新日期:2025年1月15日

